Universidade Estadual de Maringá Disciplina de Embriologia ... · (b) vias genitais e (c)...
Transcript of Universidade Estadual de Maringá Disciplina de Embriologia ... · (b) vias genitais e (c)...

Universidade Estadual de Maringá
Disciplina de Embriologia
Material organizado e elaborado pela professora LUZMARINA
HERNANDES
GAMETOGÊNESE
Os gametas são os veículos de transferência dos genes para as
próximas gerações. A gametogênese é o processo de formação dos gametas
masculino (espermatogênese) e feminino (ovogênese ou ovulogênese) e
pode ser caracterizada por três etapas distintas denominadas (1)
multiplicação, (2) crescimento e (3) maturação, que se diferenciam em
vários aspectos na espermatogênese e na ovogênese.
A gametogênese ocorre nas gônadas, os ovários, no sexo feminino,
ou nos testículos, no sexo masculino. Neste local as células germinativas
masculina e feminina devem passar por sucessivas divisões mitóticas e
meióticas para formar um gameta maduro (óvulo e espermatozóide),
ambos com a metade do número de cromossomos da espécie.
Aparelho reprodutor masculino e gametogênese masculina
(espermatogênese)
O aparelho reprodutor masculino é constituído pelos (a) testículos,
(b) vias genitais e (c) glândulas acessórias (Figura 1).
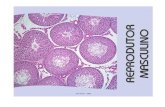
As gônadas masculinas, os testículos, são em número de dois, e se
localizam no interior do escroto. Cada testículo (Figura 2) é constituído por
uma cápsula de tecido conjuntivo, a túnica albugínea, da qual partem septos
que dividem o órgão em compartimentos menores os lóbulos testiculares.
Cada lóbulo contém de um a três túbulos enovelados, os túbulos
seminíferos. No interior dos túbulos se localizam as células da linhagem
germinativa em diversos estágios de maturação: espermatogônias,
espermatócitos primários, espermatócitos secundários, espermátides e
espermatozóides e as células de Sertoli, que sustentam fisicamente,
Print to PDF without this message by purchasing novaPDF (http://www.novapdf.com/)

nutrem as células da linhagem germinativa e fagocitam restos celulares
resultantes da espermatogênese (Figura 3a). As células de Sertoli são as
únicas células somáticas do epitélio dos túbulos seminíferos. Encontram-se
apoiadas na lâmina basal junto com as espermatogônias (Figura 3b).
O espaço existente entre os tubulos seminíferos é preenchido por
tecido conjuntivo propriamente dito, rico em vasos sanguíneos e aí estão
localilzadas as células intersticiais ou de Leydig, células endócrinas
diferenciadas responsáveis pela produção de testosterona (Figura 3c). A
maturidade fisiológica destas células só ocorre na puberdade, quando
iniciam a produção de testosterona que é lançada nos capilares circundantes.
A testosterona atua como principal estímulo na diferenciação das células
germinativas durante a espermatogênese. Sua produção é regulada pela
hipófise pelo hormônio luteinizante (LH).
Vias genitais masculinas e glândulas anexas
Os túbulos seminíferos são contínuos com um sistema de
canalículos, as vias genitais masculinas, que transportam os
espermatozóides. As vias compreendem os tubulos retos, rede testicular,
ductos eferentes, epidídimo, canal deferente e uretra, conforme ilustrado
nas figuras 2a e b) .
As glândulas anexas compreendem um par de vesículas seminais,
a próstata e duas glândulas bulbo uretrais. As gândulas acessórias se
abrem no caminho das vias genitais e produzem líquido seminal que é
acrescido aos espermatozóides, constituindo o sêmen.
Uma vez formados durante o processo de espermatogênese, os
espermatozóides são destacados das paredes dos túbulos seminíferos e
liberados na luz do órgão. Dos túbulos seminíferos são deslocados por
movimentos peristálticos até o epidídimo, um canal longo e espiralado que
armazena os espermatozóides e os torna aptos a fertilizar. O canal deferente
é ascendente e liga o epidídimo à uretra. Neste percurso desembocam os
ductos de glândulas que produzem o líquido seminal. A uretra percorre o
interior do pênis (uretra peniana), e se abre na extremidade da glande.
Print to PDF without this message by purchasing novaPDF (http://www.novapdf.com/)

Espermatozóide
O espermatozóide é uma célula móvel, especializada no transporte
da informação genética. É formado por três partes: (1) cabeça, (2) região
intermediária, o colo e uma (3) cauda (Figura 2c). A cabeça contém o
núcleo haplóide e o acrossoma, uma organela derivada do Complexo de
Golgi, em forma de capuz, que contém várias enzimas importantes para a
fertilização. A cauda ou flagelo é formada por três segmentos: a peça
intermediária, a peça principal e a peça terminal. A peça intermediária
contém mitocôndrias, que fornecem o ATP necessário para a motilidade do
espermatozóide.
Espermatogênese
No sexo masculino, as células germinativas primordiais se
originam de células do endoderma do saco vitelino que migram em
direção e para dentro dos testículos em desenvolvimento. As
espermatogônias diplóides derivam das células germinativas masculinas
primordiais, que permanecem quiescentes até próximo da adolescência,
quando proliferam por mitose. Algumas das células resultantes servem
como uma fonte de reserva das células proliferativas, enquanto outras
começam a espermatogênese na puberdade.
A espermatogênese inclui todos os eventos pelos quais as
espermatogônias são transformadas em espermatozóides. Inicia-se na
puberdade e continua até a velhice. Cada espermatogônia diplóide dará
origem, ao final do processo, que demora cerca de dois meses, a quatro
espermatozóides haplóides (Figura 3a)
Aparelho reprodutor feminino e gametogênese feminina
(ovogênese)
O sistema reprodutor feminino é formado por dois ovários e pelas
vias genitais, constituídas por tubas uterinas, útero e vagina (Figura 4).
Print to PDF without this message by purchasing novaPDF (http://www.novapdf.com/)

Os ovários são as gônadas femininas, responsáveis pela produção
dos gametas e dos hormônios sexuais, estrógeno e progesterona.
O parênquima ovariano se divide em duas regiões: uma zona
periférica, a cortical, que contém os folículos ovarianos e uma zona
central, medular, rica em tecido conjuntivo frouxo, onde encontram-se
nervos, vasos sanguíneos e linfáticos. A maturação dos gametas
femininos ocorre no córtex ovariano, ao nível dos folículos ovarianos.
Cada folículo é constituídos por um gameta (ovócito) envolvido por
células foliculares. A maturação folicular se dá de modo cíclico e
representa o ciclo folicular ou ovariano.
A ovogênese, é a sequência de eventos pelos quais as ovogõnias
são transformadas em ovócitos maduros. Inicia-se antes do nascimento e é
completada depois da puberdade, continuando-se até a menopausa (Figura
5).
Ovogênese
No sexo feminino a gametogênese é denominada ovogênese ou
ovulogênese. Inicia-se antes do nascimento e completa-se após o início da
puberdade.
Maturação pré-natal: Depois de chegarem na gônada as células
germinativas primordiais se diferenciam em ovogônias. Ao alcançarem à
região cortical do parênquima ovariano essas células sofrem algumas
divisões mitóticas e ao final do terceiro mês arranjam-se em grupos,
circundadas por uma camada de células epiteliais achatadas, as células
foliculares, que se originam do epitélio ovariano.
A maioria das ovogônias (2n) continua a se multiplicar, porém
algumas deles se diferenciam em ovócitos primários. Imediatamente após a
diferenciação os ovócitos primários duplicam seu DNA e entram em prófase
da primeira meiose. Os ovócitos primários permanecem em prófase e só
terminam sua primeira divisão meiótica depois do início da puberdade. As
ovogônias atingem seu número máximo, de cerca de 7 milhões, no quinto
mês do desenvolvimento pré-natal. Nesta época tem início a morte celular e
Print to PDF without this message by purchasing novaPDF (http://www.novapdf.com/)

ocorre atresia de muitas ovogônias e ovócitos primários. No sétimo mês a
maioria das ovogônias sofreu atresia e todos os ovócitos primários já
passaram à prófase I. Tão logo o ovócito primário se forma, cada célula é
circundada por uma única camada de células achatadas, as células
foliculares. Esta estrutura se denomina folículo primordial (Figura 6).
Portanto, ao nascimento, as meninas apresentam em seus ovários somente
folículos primordiais com ovócitos primários bloqueados em prófase da
meiose 1.
Maturação pós-natal: completa-se após a puberdade e vai até a
menopausa.
A partir da puberdade as mulheres começam a apresentar ciclos
reprodutivos mensais regulares. Estes ciclos sexuais são controlados pelo
hipotálamo. O hormônio de liberação da gonadotrofina (GnRH,
gonadotripin-realising hormone), produzido por neurônios hipotalâmicos, é
o principal mediador do processo reprodutivo. O GnRH é levado via sistema
porta hipotálamo-hipofisário até a hipófise anterior, onde se liga aos
receptores específicos da membrana de células produtoras de dois
hormônios gonadotróficos, o hormônio luteinizante (LH) e o hormônio
folículo-estimulante (FSH). Essas gonadotrofinas são liberadas pela hipófise
anterior na circulação sistêmica e alcançarão as gônadas onde estimularão a
continuidade do processo de produção de gametas que se iniciou na fase
pré-natal e também estimularão a produção de hormônios gonadais
(estrógeno e progesterona).
No início de cada ciclo reprodutivo mensal, o FSH estimula o
desenvolvimento do folículo ovariano, e no meio do ciclo, o FSH junto com
o LH estimulam a ovulação e o desenvolvimento do corpo lúteo.
Morfologia dos folículos ovarianos:
Folículos primordiais: medem cerca de 50m de diâmetro. São
constituídos por um ovócito bloqueado na prófase da primeira divisão
meiótica e por uma camada única de 3 a 4 células foliculares achatadas.
Print to PDF without this message by purchasing novaPDF (http://www.novapdf.com/)

Folículos primários: medem de 60 a 80m. O ovócito central
(bloqueado em prófase 1) está envolvido por uma membrana hialina, a zona
pelúcida e por uma camada de células foliculares cúbicas.
Folículos secundários: medem de 80 a 180m. O ovócito I central, é
envolvido por 3 a 4 camadas de células foliculares (granulosa). O conjunto
do folículo está envolvido pela teca interna, que resulta de modificações do
estroma ovariano circundante. A teca interna é um tecido ricamemente
vascularizado e contém células cúbicas produtoras de esteróides.
Folículos antrais: entre as células foliculares formam-se cavidades
contendo líquido. Estas cavidades confluem dando origem a uma cavidade
única, o antro, que é uma cavidade assimétrica e, portanto, desloca o ovócito
para um dos pólos do folículo. As células foliculares que permanecem
circundando o ovócito constituem a corona radiata. Em torno da teca
interna forma-se a teca externa, rica em tecido conjuntivo e vasos
sanguíneos. O desenvolvimento do folículo ovariano até o estágio antral
ocorre em um conjunto de folículos, cerca de 65 dias antes do início do ciclo
ovariano. No transcorrer do ciclo, apenas um destes folículos alcançará a
maturidade e será ovulado. O tamanho dos folículos varia de 80m a 5mm.
Folículos selecionados e folículo dominante: Vários folículos em
cada um dos ovários são selecionados para se desenvolver. Após a
menstruação, o folículo maior torna-se dominante e inibe o crescimento dos
demais selecionados anteriormente. A seleção dos folículos corresponde ao
início do ciclo mensal e coincide com o primeiro dia de menstruação (Figura
6).
Fases de maturação dos folículos:
A partir da puberdade, e subseqüentemente, até a menopausa, os
folículos primordiais entram na (a) fase de iniciação ou recrutamento.
Neste período o folículo primordial se diferencia em folículo primário e a
seguir em folículo secundário. Esta etapa demora vários meses. Os folículos
secundários entram, então, na (b) fase de crescimento folicular basal, na
qual passam por graus de maturação que vão desde o folículo classe 1 (pré-
Print to PDF without this message by purchasing novaPDF (http://www.novapdf.com/)

antral) até folículos classe 4. Este estágio demora cerca de 70 dias. A (c)
fase de seleção ocorre a cada mês, com 3 a 11 folículos em crescimento
basal, por ovário. Corresponde ao início do ciclo mensal. Na (d) fase de
dominânia um dos folículos torna-se dominante e o desenvolvimento dos
outros é interrompido. O folículo dominante (folículo maduro ou de Graaf)
aumenta de tamanho até a fase ovulatória (Figura 7).
Ciclo sexual
Compreende alterações cíclicas, mensais que ocorrem nos ovários e
no útero feminino. As alterações no ovário correspondem ao ciclo ovariano
e são mediadas pelos hormônios hipofisários, FSH e LH. O ciclo uterino
corresponde às alterações cíclicas que ocorrem no endométrio uterino e são
mediadas pelos hormônios ovarianos, estrógeno e progesterona.
Ciclo ovariano:
Os eventos do ciclo ovariano são:
a) Crescimento e desenvolvimento dos folículos ovarianos.
Compreende o crescimento e o desenvolvimento dos folículos
ovarianos, anteriormente descritos.
b) Ovulação
Ocorre por volta da metade do ciclo e corresponde ao processo de
expulsão do ovócito II promovido por um aumento da pressão interna
folicular. Vários folículos em cada um dos ovários são selecionados para se
desenvolverem. Após a menstruação, o folículo maior torna-se dominante e
inibe o crescimento dos demais selecionados anteriormente. No 12º dia do
ciclo as células foliculares começam expressar o receptor de membrana para
o LH. A ovulação ocorre até 36 horas após o pico de LH e o ovócito I
retoma a meiose bloqueada concluindo a primeira divisão meiótica. O
ovócito II inicia a segunda divisão meiótica que novamente fica bloqueada
na fase de metáfase II. A secreção de prostaglandinas pelas células
foliculares possibilita a rotura do folículo e do epitélio ovariano. O ovócito
Print to PDF without this message by purchasing novaPDF (http://www.novapdf.com/)

II é expelido juntamente com a zona pelúcida e as células da corona radiata
(Figura 6a).
c) Formação do corpo lúteo
Todo o restante do folículo (células foliculares e tecas) permanece
no ovário e sofre a ação do LH. Este hormônio estimula e mantém a
secreção das células das tecas que formam agora uma glândula temporária
denominada corpo lúteo e que secretam os hormônios ovarianos: estrógeno
e progesterona. Na ausência da gravidez, ao fim do ciclo, o corpo lúteo se
atrofia e dá lugar a uma cicatriz fibrosa, o corpo albicans.
Ciclo uterino
O endométrio é constituído de três camadas: (a) compacta, que
consiste em tecido conjuntivo densamente compactado em torno do colo das
glândulas uterinas; (b) esponjosa, espessa, composta de tecido conjuntivo
edematoso, contendo os corpos dilatados e retorcidos das glândulas uterinas
e (c) basal, delgada, contendo a extremidade em fundo de saco das
glândulas uterinas. A camada basal tem seu próprio suprimento sanguíneo e
não descama durante a menstruação. As camadas compacta e esponjosa,
denominadas em conjunto de camada funcional, desintegram-se e
descamam durante a menstruação e após o parto.
As mudanças cíclicas no trato reprodutor feminino, particularmente
no endométrio dependem das alterações nos níveis de estrógeno e
progesterona produzidos pelos ovários (Figura 6b).
Fase menstrual: o ciclo uterino se inicia no primeiro dia da
menstruação. A camada funcional do útero descama e é eliminada com o
fluxo menstrual. Este período dura de 4 a 5 dias.
Fase de crescimento, proliferativa ou estrogênica: dura cerca de 9
dias. Este período caracteriza-se pela ocorrência de regeneração do
endométrio descamado na fase menstrual. O epitélio superficial se refaz, as
glândulas uterinas aumentam de número e comprimento e as artérias
Print to PDF without this message by purchasing novaPDF (http://www.novapdf.com/)

espiraladas se alongam. Este processo depende da secreção de estrógeno no
ovário e coincide com o crescimento dos folículos ovarianos.
Fase secretora ou progestacional: dura cerca de 13 dias. Depende da
progesterona secretada pelo corpo lúteo. A progesterona estimula o aumento
da secreção de glicogênio pelas glândulas uterinas, as glândulas tornam-se
largas, retorcidas e saculares e o endométrio torna-se espesso e edemaciado.
As artérias espiraladas se tornam cada vez mais sinuosas.
Quando ocorre fertilização, ocorre formação do blastocisto que
começa a implantar-se no endométrio por volta do sexto dia da fase
secretora. O hCG (Gonadotrofina Coriônica Humana), hormônio produzido
pelo córion (futura placenta) em desenvolvimento mantém o corpo líuteo
secretando estrógeno e progesterona, portanto, a fase secretora continua e a
menstruação não ocorre.
Quando não ocorre fertilização, o corpo lúteo degenera, os níveis de
estrógeno e progesterona caem e o endométrio secretor entra em uma fase
isquêmica durante o último dia da fase secretora. Ocorre então a
menstruação, reiniciando-se o ciclo.
Referências bibliográficas:
Catala M. Embriologia: desenvolvimento inicial. Editora Guanabara
Koogan. 2003.
Frohman L, Cameron J, Wise P. Neuroendocrine system II: growth,
reproduction and lactation.In: Zigmond MJ, Bloom FE, Landis SC,
Roberts JL, Squire LR, editors. Fundamental neuroscience. London:
Academic Press; 1999. p. 1159-76.
Sadler TW. Langman Embriologia Médica. Editora Guanabara Koogan. 9a
ed., 2005.
Moore KL, Persaud TVN. Embriologia Clínica. Elsevier Ed.,8ª ed., 2008.
Print to PDF without this message by purchasing novaPDF (http://www.novapdf.com/)

Figura 1. Esquema representando (a) o aparelho reprodutor masculino; (b) o
testículo em corte longitudinal e (c) o espermatozóide humano.
Print to PDF without this message by purchasing novaPDF (http://www.novapdf.com/)

Figura 2. (a) Esquema representativo do túbulo seminífero. Espermatogônias e
espermátides iniciais ocupam depressões nas faces basais da célula de Sertoli;
espermátides avançadas encontram-se nos recessos profundos próximos ao
ápice; (b) corte transversal de túbulo seminífero, com as células da linhagem
germinativa e Sertoli. O tecido conjuntivo localizado entre os túbulos contem as
células intersticiais produtoras de testosterona.
Print to PDF without this message by purchasing novaPDF (http://www.novapdf.com/)

Figura 3. Esquema representativo do processo de espermatogênese.
Print to PDF without this message by purchasing novaPDF (http://www.novapdf.com/)

Figura 4. Esquema representando o aparelho reprodutor feminino.
Print to PDF without this message by purchasing novaPDF (http://www.novapdf.com/)

Figura 5. Esquema representando o processo de gametogênese feminina
(ovogênese).
Print to PDF without this message by purchasing novaPDF (http://www.novapdf.com/)

Figura 6. Representação esquemática e fotográfica dos diferentes estágios de
maturação dos folículos ovarianos.
Print to PDF without this message by purchasing novaPDF (http://www.novapdf.com/)

Figura 7. Esquema ilustrativo do ciclo ovariano e ciclo uterino
Print to PDF without this message by purchasing novaPDF (http://www.novapdf.com/)