SISTEMA RENAL - Fisiologia Dos Sistemas [1]
-
Upload
ana-maria-ribeiro-castellano -
Category
Documents
-
view
2.495 -
download
44
Transcript of SISTEMA RENAL - Fisiologia Dos Sistemas [1]
![Page 1: SISTEMA RENAL - Fisiologia Dos Sistemas [1]](https://reader031.fdocumentos.tips/reader031/viewer/2022013102/5571fb0b497959916993cbe1/html5/thumbnails/1.jpg)
UNIVERSIDADE PAULISTA
Ana Maria R.C. Castellano - RA A52CBF-6
SISTEMA RENAL
SOROCABA2011
![Page 2: SISTEMA RENAL - Fisiologia Dos Sistemas [1]](https://reader031.fdocumentos.tips/reader031/viewer/2022013102/5571fb0b497959916993cbe1/html5/thumbnails/2.jpg)
Ana Maria R.C. Castellano - RA A52CBF-6
SISTEMA RENAL
Trabalho apresentado à disciplina de Fisiologia dos Sistemas,Profa. Luciane, Curso de Nutrição, turma NT3P17
SOROCABA
2
![Page 3: SISTEMA RENAL - Fisiologia Dos Sistemas [1]](https://reader031.fdocumentos.tips/reader031/viewer/2022013102/5571fb0b497959916993cbe1/html5/thumbnails/3.jpg)
2011
Resumo:
Realizou-se entre diversos autores descritos na bibliografia, um estudo com
objetivo de descrição do sistema renal, com as funções gerais e específicas do rim,
sua estrutura morfológica e histológica e os seus componentes, os néfrons, a função
glomerular (ritmo de filtração glomerular – RFG e fluxo sanguíneo renal), função dos
túbulos (túbulo contorcido proximal, Alça de Henle, túbulo contorcido distal e ducto
coletor) e os mecanismos de transporte. Foi explicada a regulação renal, a
participação dos nervos renais, a ação dos hormônios reguladores Renina-
Angiotensina-Aldosterona (RAA) e do Hormônio Antidiurético (ADH). Também foi
explanada a regulação dos líquidos corporais (mecanismo ácido-base), a perda de
eletrólitos na formação da urina, o armazenamento da urina e a micção (passagem
da urina do rim para a bexiga e processo de micção).
.
Palavras chave: Sistema renal, rins e seus componentes, néfrons, regulação renal,
Regina-Angiotensina-Aldosterona (RAA), Hormônio Antidiurético (ADH), regulação
dos líquidos corporais, urina, micção.
Abstract:
A research aiming at describing the renal system work among several
authors described in the literature was performed in a study with the objective of
explaining the general and specific functions to the kidneys, their morphological and
histological structure as well as their components, the nephrons, the glomerular
function (glomerular filtration rate (GFR and renal blood flow), the function proximal
tubule, Henle’s tubule, distal tubule and collector duct and the transport mechanisms.
The regulation of body fluids (mechanism acid-base) was also explained as well as
the loss of electrolytes in the formation of urine, the urine storage and the urination
(passage of the urine from kidney through the whole process of urination).
3
![Page 4: SISTEMA RENAL - Fisiologia Dos Sistemas [1]](https://reader031.fdocumentos.tips/reader031/viewer/2022013102/5571fb0b497959916993cbe1/html5/thumbnails/4.jpg)
Key words: Renal System, kidneys and their components, functions, nephrons,
glomerular function, RAA- rennin- angiotensin - angiotensin - aldosterone, ADH
antidiuretic hormone, body liquid regulation, urine, miction.
4
![Page 5: SISTEMA RENAL - Fisiologia Dos Sistemas [1]](https://reader031.fdocumentos.tips/reader031/viewer/2022013102/5571fb0b497959916993cbe1/html5/thumbnails/5.jpg)
SUMÁRIO
1. INTRODUÇÃO................................................................................................05
2. OBJETIVOS....................................................................................................06
3. MATERIAL E MÉTODOS...............................................................................06
4. DESENVOLVIMENTO 4.1 Funções Gerais e Específicas do Rim ..................................................06
4.1.1 Estrutura e componentes dos rins............................................07
4.1.2 Néfrons..........................................................................................08
4.1.3 Função glomerular.......................................................................09
4.1.4 Função dos Túbulos – mecanismos de transporte..................11
4.2 Regulação Renal...................................................................................13
4.2.1 Participação dos nervos renais..................................................13
4.2.2 Ação dos hormônios reguladores – RAA e ADH ......................14
4.3 Regulação dos Líquidos Corporais.....................................................16
4.3.1 Mecanismo ácido base- perda de eletrólitos na urina...............16
4.3.2 Armazenamento da urina e micção – processos.......................17
5. CONCLUSÃO...........................................................................................19
6. REFERÊNCIAS BIBLIOGRÁFICAS.......................................................19
5
![Page 6: SISTEMA RENAL - Fisiologia Dos Sistemas [1]](https://reader031.fdocumentos.tips/reader031/viewer/2022013102/5571fb0b497959916993cbe1/html5/thumbnails/6.jpg)
1. INTRODUÇÃO
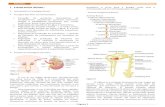
O sistema renal é formado por um conjunto de órgãos cuja função principal é
filtrar o sangue, produzir e excretar a urina, definida por STEDMAN (1996) como o
líquido e as substâncias dissolvidas excretadas pelo rim. Proveniente do latim, a
palavra rim (lat. Ren) refere-se a cada um dos dois órgãos excretores, em forma de
feijão tendo no ser humano, aproximadamente 11 cm de comprimento, 5 cm de
largura e 3 cm de espessura. É o principal órgão do sistema excretor e
osmorregulador dos vertebrados. Os rins filtram dejetos, especialmente uréia, do
sangue, e os excretam, com água, na urina e esta sai dos rins através dos ureteres,
para a bexiga, onde é reservada e posteriormente eliminada pela micção.
O sistema renal também pode ser chamado de excretor ou excretório,
apesar disso dar a idéia incorreta de que toda a excreção é realizada nesse sistema.
O principal produto do metabolismo das células, o CO2 proveniente da quebra da
glicose e dos ácidos graxos é excretado pelo sistema respiratório. Assim cabe ao
sistema renal a excreção dos metabólitos de proteínas, a
depuração do sangue, o controle do pH e do volume sanguíneo, assim como
também o controle da pressão arterial e a secreta de dois hormônios: a eritropoietina
que induz a produção de hemácias na medula óssea e a renina-angiotensina que
promove a vasoconstricção e o aumento de pressão arterial. Os rins situam-se na
parte dorsal do abdome, logo abaixo do diafragma, um de cada lado da coluna
vertebral e nessa posição estão protegidos pelas últimas costelas e também por
uma camada de gordura. Têm a forma de um grão de feijão enorme e possuem uma
cápsula fibrosa, que protege o córtex - mais externo, e a medula - mais interna.
Cada rim é formado de tecido conjuntivo, que sustenta e dá forma ao órgão, e por
milhares ou milhões de unidades filtradoras, os néfrons, localizados na região renal.
O néfron é uma longa estrutura tubular microscópica que possui, em uma das
extremidades, uma expansão em forma de taça, denominada cápsula de Bowman,
que se conecta com o túbulo contorcido proximal, que continua pela alça de Henle e
pelo túbulo contorcido distal, este desemboca em um tubo coletor. São
responsáveis pela filtração do sangue e remoção das excreções. (JUNQUEIRA &
CARNEIRO, 2008).
6
![Page 7: SISTEMA RENAL - Fisiologia Dos Sistemas [1]](https://reader031.fdocumentos.tips/reader031/viewer/2022013102/5571fb0b497959916993cbe1/html5/thumbnails/7.jpg)
7. OBJETIVOS
Descrever o sistema renal com as funções gerais e específicas do rim, a
estrutura morfológica e histológica e os componentes dos rins, os néfrons, a função
glomerular (ritmo de filtração glomerular – RFG e fluxo sanguíneo renal), função dos
túbulos (túbulo contorcido proximal, Alça de Henle, túbulo contorcido distal e ducto
coletor) e os mecanismos de transporte. Explicar a regulação renal, a participação
dos nervos renais, a ação dos hormônios reguladores: Renina-Angiotensina-
Aldosterona (RAA) e do Hormônio Antidiurético (ADH). Explanar a regulação dos
líquidos corporais (mecanismo ácido-base), perda de eletrólitos na formação da
urina, o armazenamento da urina e micção (passagem da urina do rim para a bexiga
e processo de micção).
8. MATERIAL E MÉTODOS
Foi feita uma busca bibliográfica em literatura científica nas seguintes bases de
dados: Scielo, Google acadêmico, Bireme e Medline, no período de maio de 2011
utilizando os termos: sistema renal, rins e seus componentes, funções gerais e
específicas dos rins, néfrons, regulação renal, regina-angiotensina-aldosterona
(RAA), hormônio antidiurético (ADH), regulação dos líquidos corporais, urina,
micção.
Foi feita uma busca bibliográfica em literatura científica nas seguintes bases
de dados: Os artigos selecionados foram publicados entre 2000 e 2011. Foram
também consultados livros referências no tema, na biblioteca da Universidade
Paulista, UNIP campus Sorocaba. Os idiomas da literatura científica foram
português, espanhol e inglês.
4. DESENVOLVIMENTO
4.1 Funções Gerais e Específicas do Rim
A principal função renal é a excreção de substâncias tóxicas, mas os rins
não somente desempenham funções como a eliminação de substâncias tóxicas
provenientes do metabolismo, como uréia , creatinina e ácido úrico,mas também a
7
![Page 8: SISTEMA RENAL - Fisiologia Dos Sistemas [1]](https://reader031.fdocumentos.tips/reader031/viewer/2022013102/5571fb0b497959916993cbe1/html5/thumbnails/8.jpg)
manutenção do equilíbrio de água e eletrólitos no corpo humano, tais como sódio,
potássio, cálcio, magnésio, fósforo, bicarbonato, hidrogênio, cloro e outras, a
regulação do equilíbrio ácido-básico, mantendo a constância do pH sanguíneo, o
regulamento da osmolaridade, volume de líquido corporal e eliminação do excesso
de água do organismo, a excreção de escórias metabólicas e substâncias químicas
estranhas como medicações e antibióticos, a produção de hormônios, como a
Eritropoetina que estimula a produção de hemácias, a renina que eleva a pressão
arterial, vitamina D3 que atua no metabolismo ósseo e regula a concentração de
cálcio e fósforo no organismo, cininas e prostaglandinas, a regulação da pressão
arterial, glicogênese e a produção de urina para funcionar como meio excretor para
a eliminação das impurezas do organismo (GUYTON e HALL,1996).
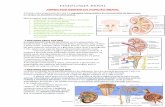
4.1.1 Estrutura e componentes dos rins
No adulto o rim, em sua morfologia externa tem de 11 a 13 cm de
comprimento, 5 a 7,5 cm de largura, 2,5 a 3 cm de espessura, com
aproximadamente 150g cada.Apresentam uma coloração vermelho-escura e tem
forma de grão de feijão, É formado por tecido conjuntivo que sustenta e dá forma ao
órgão. Em sua anatomia interna ao corte longitudinal há a existência de três zonas
distintas, sendo o centro ocupado pela pelve renal, onde a parte externa é formada
pela medula renal. A camada mais externa é o córtex renal.
Pela parte côncava do rim (hilo renal) penetra a artéria renal, que é uma ramificação
da aorta e transporta o sangue que deve ser purificado.O sangue drenado sai do rim
também por essa região, através da veia renal. No ser humano os dois rins
trabalham concomitantemente. Cada um apresenta uma superfície anterior e
posterior, bordas medial e lateral e pólos superior e inferior. A borda lateral é
convexa, a medial é chanfrada na altura do hilo, o qual conduz ao seio renal (anexo
1). Este último é o local onde são secretados os hormônios produzidos nos rins. O
sangue vai entrar nos rins através das artérias renais. Medem 10 cm de largura e
pesam cerca de 150 Gr cada um. O peritônio, membrana serosa que cobre a
superfície interior do abdômen, prende-os fortemente contra a parede abdominal. A
extremidade superior de cada rim é coberta por uma glândula endócrina, a glândula
supra-renal. O sangue que vai se depurar passa pela artéria renal até os rins, estas
8
![Page 9: SISTEMA RENAL - Fisiologia Dos Sistemas [1]](https://reader031.fdocumentos.tips/reader031/viewer/2022013102/5571fb0b497959916993cbe1/html5/thumbnails/9.jpg)
se subdividem em artérias arqueadas que vão dar origem a minúsculos vasos, as
arteríolas aferentes que, por sua vez, vão servir como porta de entrada de milhares
de pequenas estruturas tubulares chamadas Néfrons, localizados nas pirâmides da
medula renal. e sai pela veia renal, debaixo do envoltório granuloso formado pelos
glomérulos de Malpighi. (GARDNER, 1975).
4.1.2. Néfrons
Os néfrons são a unidade de filtração e funcionamento dos rins. No ser
humano, cada rim contém um milhão ou mais desses túbulos renais epiteliais que
são a unidade funcional do rim, sendo que cada um é capaz de gerar urina. Cada
néfron é capaz de eliminar resíduos do metabolismo do sangue, manter o equilíbrio
hidroeletrolítico e ácido-básico do corpo humano, controlar a quantidade de líquidos
no organismo, regular a pressão arterial e secretar hormônios, além de produzir a
urina. Cada néfron tem dois componentes principais: 1 glomérulo (capilares
glomerulares) através do qual grande quantidade de líquidos são filtrados do sangue
e um longo túbulo, no qual o líquido filtrado, ao longo de seu trajeto em direção à
pelve renal é transformado em urina. Pode-se dizer que cada néfron tem uma
função autônoma e é capaz de filtrar alguns mililitros de sangue. Após essa
passagem pelos néfrons, a urina aí formada segue pelo túbulo coletor até os cálices
e a pelve renal, onde é levada até os ureteres. Estes deságuam na bexiga, que
armazena a urina até sua excreção pela uretra. Assim, o néfron é formado pela
cápsula de Bowman, pelo glomérulo, túbulo contorcido proximal, alça de Henle,
túbulo contorcido distal. Então, tais glomérulos são constituídos por capilares
sangüíneos, arteríolas e estão envoltos na cápsula de Bowman, que é uma bolsa
que continua com o tubo urífero. O glomérulo e a cápsula de Bowman formam a
estrutura denominada corpúsculo de Malpighi. Cada rim contém dois milhões destes
tubos, agrupados em feixes piramidais, pelos quais passa a urina, a qual passa para
a pélvis renal e daí aos uréteres, que são o conduto excretor do rim que comunica a
pélvis com a bexiga. A bexiga tem um comprimento aproximado de uns 30cm e um
diâmetro de 5mm. Nela se deposita a urina até o momento de sua expulsão ao
exterior. (GUYTON, 1988).
9
![Page 10: SISTEMA RENAL - Fisiologia Dos Sistemas [1]](https://reader031.fdocumentos.tips/reader031/viewer/2022013102/5571fb0b497959916993cbe1/html5/thumbnails/10.jpg)
4.1.3 Função glomerular
A formação da urina começa com a filtração de grande quantidade de líquido
dos capilares glomerulares para dentro da cápsula de Bowman. Os capilares
glomerulares são relativamente impermeáveis às proteínas , e assim, o líquido
filtrado, denominado como filtrado glomerular é isento de proteínas e desprovido de
elementos celulares, incluindo-se as hemácias. Sob grande pressão, o sangue
arterial é conduzido pelos capilares glomerulares. Essa pressão normalmente entre
70 a 80 mmHg possui intensidade suficiente para que parte do plasma passe para a
cápsula de Bowman nesse processo denominado de filtração. Essas substâncias
extravasadas para a cápsula de Bowman são o filtrado glomerular, semelhante em
sua composição química ao plasma sanguíneo, cuja diferença é não possuir as
proteínas que são incapazes de atravessar os capilares glomerulares, cuja
membrana é semelhante à de outros capilares, com exceção do fato de que
apresentam três e não apenas as duas camadas habituais: o endotélio capilar, uma
membrana basal e uma camada de células epiteliais, denominadas podócitos, que
circundam a superfície externa da membrana basal capilar. Juntas estas camadas
constituem a barreira de filtração, a qual a despeito de suas três camadas filtram
centenas de vezes mais água e solutos do que as membranas capilares usuais. A
alta intensidade de filtração através da membrana dos capilares glomerulares deve-
se em parte as características especiais dessa membrana. O endotélio capilar
apresenta milhares de pequenas perfurações denominadas fenestras, de maneira
semelhante ao ocorrido com os capilares que são encontrados no fígado. Como
estas fenestrações são relativamente grandes, o endotélio não atua como barreira
importante para as proteínas plasmáticas. Ao redor do endotélio temos a membrana
basal, constituída por uma malha de fibrilas de colágeno e de proteoglicanos, com
grandes espaços, através dos quais podem ser filtradas grandes quantidades de
água e pequenos solutos. Em parte por causa das fortes cargas elétricas negativas
associadas aos proteoglicanos, a membrana basal impede eficazmente a filtração de
proteínas plasmáticas. A última parte da membrana glomerular é constituída por
uma camada de células epiteliais de revestimento da superfície externa do
glomérulo, que não formam uma camada contínua, mas apresentam longos
processos semelhantes a pés, chamados de podócitos, que circundam a superfície
externa dos capilares. Os processos podais são separados por lacunas chamadas
de poros em fenda e é através dessas lacunas que o filtrado glomerular se
10
![Page 11: SISTEMA RENAL - Fisiologia Dos Sistemas [1]](https://reader031.fdocumentos.tips/reader031/viewer/2022013102/5571fb0b497959916993cbe1/html5/thumbnails/11.jpg)
movimenta. Embora as células epiteliais possam ser uma resistência à filtração, o
local onde ocorre o principal impedimento à passagem das proteínas plasmáticas
parece ser a membrana basal.(GUYTON,1996).
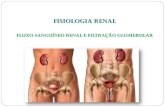
Numa pessoa normal de 70 kg, o fluxo sanguíneo através de ambos os rins
é de cerca de 1.200ml/min, ou seja 21% do débito cardíaco. Ao consideramos que
os dois rins tem apenas 0,4% do total do peso corporal , percebe-se que recebem
um fluxo sanguíneo extremamente elevado em comparação aos demais órgãos.
Como acontece com os outros tecidos, o fluxo sanguíneo supre os rins com as
substâncias nutrientes e remove deles as escórias. Esse elevado fluxo de sangue
tem a finalidade de prover plasma suficiente para a alta intensidade de filtração
glomerular necessária para a regulação exata do volume dos líquidos e
concentração de solutos no corpo humano. Assim, os mecanismos que regulam o
fluxo sanguíneo renal estão intimamente relacionados ao controle do FG e das
funções excretoras dos rins. (GUYTON, 1988).
O fluxo sanguíneo renal é determinado pelo gradiente de pressão através da
vasculatura renal, que é a diferença entre as pressões hidrostáticas na artéria renal
e na veia renal, dividido pela resistência vascular renal total :
Fluxo sanguíneo renal=
(Pressão na artéria renal – Pressão na veia renal)
Resistência vascular renal total
A pressão na artéria renal é similar à pressão arterial sistêmica. A maior
parte da resistência vascular renal está concentrada em três segmentos principais:
as artérias interglobulares, as arteríolas aferentes e as arteríolas eferentes. A
resistência desses vasos é controlada pelo sistema nervoso simpático, por
hormônios e por autacóides (substâncias vasoativas liberadas pelos rins e que
exercem ação local). Um aumento na resistência de qualquer dos segmentos
vasculares dos rins tem a tendência de promover a redução do fluxo sanguíneo
renal, ao passo que um decréscimo na resistência vascular aumenta o fluxo
sanguíneo renal, se mantidas as pressões na artéria renal e na veia renal. Os
mecanismos de feedback (retroalimentação) próprios aos rins normalmente mantém
constantes o fluxo sanguíneo renal e a FG, a despeito de acentuadas variações na
pressão sanguínea arterial. Essa relativa constância da FG e do fluxo sanguíneo
renal é denominada de auto-regulação, cuja principal função é manter a FG
11
![Page 12: SISTEMA RENAL - Fisiologia Dos Sistemas [1]](https://reader031.fdocumentos.tips/reader031/viewer/2022013102/5571fb0b497959916993cbe1/html5/thumbnails/12.jpg)
constante e permitir o controle preciso da excreção renal de água e solutos.
(GUYTON, 1988).
4.1.4 Função dos Túbulos – mecanismos de transporte
Quando o filtrado glomerular entra nos túbulos renais, passa pelos túbulos
renais, flui em sequência pelas partes sucessivas do túbulo - túbulo proximal, cuja
parede é formada por células adaptadas ao transporte ativo. Dentro desse túbulo há
uma reabsorção ativa de sódio, sendo que a saída desses ions provoca a remoção
do cloro e faz com que a concentração do líquido dentro desse tubo fique menor do
que do plasma dos capilares que o envolvem. Assim, o líquido passa pelo ramo
ascendente da alça de Henle, em que há passagem de água por osmose do líquido
tubular para os capilares sanguíneos, num processo chamado de reabsorção. O
túbulo distal, o túbulo coletor e o duto coletor são os condutores do fluído antes de
ser excretado como urina.
Túbulo Contorcido Proximal
O túbulo contorcido proximal é o segmento do néfron subseqüente ao
corpúsculo de Malpighi. Trata-se de uma estrutura tubular retorcida, formada por um
epitélio cúbico simples com inúmeras mitocôndrias, cujo citoplasma basal é
fortemente acidófilo. Numerosos microvilos estão presentes na superfície das suas
células formando uma orla em escova. Tais células possuem prolongamentos
laterais que se interligam com as vizinhas. Essas características aumentam
significativamente a superfície basal das células, onde estão localizadas as
mitocôndrias. A presença de microvilos em redor da escova, prolongamentos laterais
e muitas mitocôndrias, são características típicas de células transportadoras de ions
e tem as funções de iniciar a transformação do filtrado glomerular em urina, absorver
85% do sódio e água do filtrado glomerular, absorver potássio, cloro, bicarbonato,
glicose e aminoácidos e secretar creatinina e medicamentos para o fluido tubular
(JUNQUEIRA & CARNEIRO, 2008).
12
![Page 13: SISTEMA RENAL - Fisiologia Dos Sistemas [1]](https://reader031.fdocumentos.tips/reader031/viewer/2022013102/5571fb0b497959916993cbe1/html5/thumbnails/13.jpg)
Alça de Henle
A alça de Henle é o segmento do néfron que vem logo após o túbulo
contorcido proximal, sendo uma estrutura tubular em forma de U, com uma porção
espessa e outra delgada. Nas alças longas, a curvatura é sempre na parte delgada e
nas alças curtas, a curvatura ocorre na parte espessa. A maior parte da porção
descendente é delgada, completamente permeável à água, mas a porção
ascendente, em sua maior parte, é espessa e portanto impermeável água. A alça de
Henle participa da retenção de água, proporcionando a capacidade de produção de
urina hipertônica, poupando assim a água do corpo e conservando-a conforme as
necessidades. A alça de Henle cria um gradiente de hipertonicidade no interstício
medular que influencia a concentração de urina, conforme ela passa pelos ductos
coletores. Os néfrons localizados próximos à superfície renal são constituídos por
alças mais curtas, enquanto que os néfrons situados mais profundamente no
parênquima renal, possuem alças mais longas. A parte delgada possui um diâmetro
relativamente pequeno, mas sua luz é ampla porque as células da parede da alça
são achatadas, assemelhando-se aos capilares sangüíneos. Todos os néfrons
participam dos processos de filtração, absorção e secreção. A porção espessa é
constituída por epitélio cúbico simples, similar ao túbulo contorcido distal, cujas
funções são reabsorção de água, contribuindo para a concentração urinária e
reabsorção de sódio, potássio, cálcio, magnésio (JUNQUEIRA & CARNEIRO, 2008).
Túbulo Contorcido Distal
O túbulo contorcido distal, em anatomia, é uma parte do rim, ao penetrar na
região do córtex renal, a parte espessa da alça de Henle conserva a mesma
estrutura histológica, porém torna-se tortuosa e passa a ser denominada de túbulo
contorcido distal. Esta estrutura é importante na reabsorção de água e sais por
osmose. Seu funcionamento é estreitamente relacionado com o ADH (hormônio
anti-diurético). A distinção histológica do túbulo contorcido distal e proximal, ambos
com epitélio cúbico, baseia-se no fato de que as células do túbulo contorcido
proximal são maiores, têm orla em escova e grande número de mitocôndrias; as
células do túbulo contorcido distal são menores, com menos mitocôndrias e seus
microvilos não formam orla em escova. Ao encostar no corpúsculo de Malpighi do
mesmo néfron, as células do túbulo contorcido distal modificam-se, dando origem à
13
![Page 14: SISTEMA RENAL - Fisiologia Dos Sistemas [1]](https://reader031.fdocumentos.tips/reader031/viewer/2022013102/5571fb0b497959916993cbe1/html5/thumbnails/14.jpg)
mácula densa. As células da mácula densa são cilíndricas, altas, com núcleos
alongados e com o aparelho de Golgi na região basal da célula. A mácula densa é
sensível ao conteúdo iônico e ao volume de água existente no fluido tubular ,
produzindo moléculas sinalizadoras que promovem a liberação da enzima renina na
circulação. No túbulo contorcido distal existe uma troca iônica na presença
suficiente de aldosterona. Há absorção de sódio e potássio é secretado através de
um mecanismo que influencia o conteúdo de sais do organismo. O túbulo distal
também secreta ions de hidrogênio e amônia para a urina, sendo atividade essencial
para o equilíbrio ácido-básico do sangue. (JUNQUEIRA & CARNEIRO, 2008).
Ducto Coletor
A urina passa dos túbulos contorcidos distais para os túbulos coletores que
desembocam nos ductos coletores, onde ocorre a reabsorção final de água. Eles
são o local final do processamento da urina e assim desempenham importante papel
na determinação do débito urinário final de águas e solutos. As células epiteliais dos
ductos coletores são quase cubóides quanto à forma, com superfícies lisas e
relativamente poucas mitocôndrias, cujas características principais se destacam pela
permeabilidade do duto coletor medular à água que é controlada pelo nível de ADH.
Com altos níveis de ADH, a água é reabsorvida para dentro do interstício medular e
reduz assim o volume de urina e ao mesmo tempo concentra os seus solutos.
O duto coletor é capaz de secretar ions hidrogênio contra um grande gradiente de
concentração e também é responsável por um papel chave no equilíbrio ácido-base.
Assim estima-se que em 24 horas são filtrados cerca de 180 litros de fluido do
plasma, porém são formados apenas de 1 a 2 litros de urina por dia, um total
aproximado de 99% do filtrado glomerular que é reabsorvido (GUYTON, 1988).
4.2. Regulação Renal
A regulação da função renal baseia-se na regularidade de líquidos existentes no
organismo. Quando há necessidade de retenção de água no interior do corpo, a
urina fica mais concentrada, devido a maior reabsorção de água, quando há
excesso de água no corpo, a urina fica menos concentrada pela menor reabsorção
de água. (GUYTON, 1988).
14
![Page 15: SISTEMA RENAL - Fisiologia Dos Sistemas [1]](https://reader031.fdocumentos.tips/reader031/viewer/2022013102/5571fb0b497959916993cbe1/html5/thumbnails/15.jpg)
4.2.1 Participação dos nervos renais
Praticamente todos os vasos sanguíneos dos rins e nisso se incluem as
arteríolas aferentes e eferentes são ricamente inervadas por fibras nervosas
simpáticas. A constrição das arteríolas renais pode ser causada por uma forte
ativação dos nervos simpáticos renais, o que vem a diminuir o fluxo sanguíneo
renal e a FG. A ativação do sistema nervoso simpático pode então diminuir a
excreção de sódio e água através dessa constrição das arteríolas aferentes e
eferentes reduzindo assim a FG. A ativação simpática também aumenta a
reabsorção de sódio no túbulo proximal e no ramo ascendente espesso da alça de
Henle. Finalmente a estimulação do sistema nervoso simpático aumenta a
liberação de renina e a formação de angiotensina II, o que contribui para o efeito
global de aumento da reabsorção tubular e diminuição da excreção renal de sódio.
Os nervos simpáticos renais parecem ter um papel de extrema importância na
redução da FG em caso de distúrbios agudos e graves que podem durar de alguns
poucos minutos a horas, tendo como exemplo os desencadeados por ações de
defesa, isquemia cerebral ou hemorragia grave. Quando o indivíduo normal está
em repouso parece haver pouco tônus simpático para os rins (GUYTON, 1988).
4.2.2 Ação dos hormônios reguladores - RAA
RAA – Renina-Angiotensina-Aldosterona:
Próximo ao corpúsculo renal, a arteríola aferente e às vezes também a
eferente não tem membrana elástica interna, suas células musculares
apresentam-se modificadas, são chamadas justaglomerulares ou células JG,
com núcleos esféricos e citoplasma carregado de grânulos de secreção. A
secreção desses grânulos participa da pressão do sangue. As células
justaglomerulares produzem uma enzima chamada renina que não atua
diretamente, ela aumenta a pressão arterial e a secreção de aldosterona, que é
um hormônio da cortical da glândula suprarenal, por intermédio do
angiotensinogênio (globulina do plasma). A renina libera um decapeptídeo, a
angiotensina I, que tem ação sobre o angiotensinogênio. Então, uma enzima do
plasma remove dois aminoácidos da angiotensina I e forma a angiotensina II, que
é um octopeptídeo, cujos principais efeitos são aumentar a pressão sanguínea e
a secreção de aldosterona pela glândula adrenal. A aldosterona é um hormônio
15
![Page 16: SISTEMA RENAL - Fisiologia Dos Sistemas [1]](https://reader031.fdocumentos.tips/reader031/viewer/2022013102/5571fb0b497959916993cbe1/html5/thumbnails/16.jpg)
que inibe a excreção de sódio pelos rins. A deficiência de sódio é um estímulo
para a liberação da renina que acelera a secreção de aldosterona, que é um
hormôno que inibe a excreção do sódio. Numa atuação inversa, o excesso de
sódio no sangue deprime a secreção de renina, que inibe a produção de
aldosterona, o que aumenta a excreção de sódio pela urina. O aparelho
justaglomerular tem um papel importante no controle do equilíbrio hídrico, ou seja
da eliminação ou retenção de água junto com o sódio, e do equilíbrio iônico do
meio interno. (JUNQUEIRA & CARNEIRO, 2008).
ADH – Hormônio Antidiurético:
Também chamado de vasopressina , é principal agente fisiológico regulador do
equilíbrio hídrico, produzido no hipotálamo e armazenado na hipófise. Detectada
através de receptores osmóticos localizados no hipotálamo, a concentração do
plasma sanguíneo aumenta a reabsorção de água e a urina fica mais
concentrada. Assim, a mais importante função renal do ADH é aumentar a
permeabilidade à água do túbulo distal, do túbulo coletor e do epitélio do tubo
coletor. Este efeito ajuda o organismo a conservar a água em circunstâncias
como a desidratação, pois na ausência de ADH, a permeabilidade dos túbulos
distais e dos dutos coletores à água é baixa e faz com que os rins excretem
grandes quantidades de urina diluída. As ações do ADH desempenham papel
importante na controle do grau de diluição ou de concentração da urina. Existe
um poderoso sistema de feedback para a regulação da osmolaridade do plasma
e a concentração do sódio operando a alteração da excreção renal da água
independente da taxa de excreção de solutos. Quando a osmolaridade dos
líquidos corporais sobe acima do normal, ou seja, os solutos dos líquidos
corporais tornam-se excessivamente concentrados, a glândula hipófise posterior
secreta mais ADH, o que então aumenta a permeabilidade dos túbulos distais e
dos dutos coletores à água, permitindo assim que grandes quantidades de água
sejam reabsorvidas, o que diminui o volume de urina, sem alteração acentuada
da taxa de excreção renal dos solutos. (GUYTON, 1988).
16
![Page 17: SISTEMA RENAL - Fisiologia Dos Sistemas [1]](https://reader031.fdocumentos.tips/reader031/viewer/2022013102/5571fb0b497959916993cbe1/html5/thumbnails/17.jpg)
4.3 Regulação de Líquidos Corporais
A regulação do equilíbrio de ion hidrogênio é similar, sob alguns aspectos à
regulação de outros ions do corpo humano. Para-se atingir a homeostasia ou
homeostase que é a propriedade de um sistema aberto, relacionado aos seres vivos,
de regulação do seu ambiente interno para manter uma estabilidade de condição
mediante múltiplos ajustes de equilíbrio dinâmico controlados por mecanismos de
regulação interrelacionados. Para-se atingir a homeostasia deve haver um equilíbrio
entre a entrada e a produção de ions hidrogênio e a livre remoção desses ions do
organismo. O papel dos rins são de extrema importância para a regulação da
remoção do ion hidrogênio, apesar do controle preciso da concentração desse ion
envolver muito mais do que sua simples eliminação pelos rins. Também há vários
mecanismos de tamponamento ácido-básico que envolvem o sangue, as células e
os pulmões que são essenciais na manutenção das concentrações normais de ion
hidrogênio tanto no líquido extracelular como no intracelular. (GUYTON, 1988).
4.3.1 Mecanismo Ácido base - perda de eletrólitos na formação de urina
O organismo produz diariamente cerca de 80 mEq (50 a 100 mmoles/dia)
de ácidos não voláteis, que não são excretáveis pelos pulmões, principalmente a
partir do metabolismo das proteínas e cerca de 15 a 20 moles/dia de ácidos voláteis.
O mecanismo para a remoção desses ácidos não voláteis é a excreção renal.
O ion hidrogênio é um próton livre liberado a partir do átomo de hidrogênio, as
moléculas que contém átomos de hidrogênio são capazes de liberar ions hidrogênio
e são denominadas ácidos. Como exemplo temos o ácido clorídrico ( HCl) que se
ioniza na água e libera H+ e Cl- e o H2CO3 se ioniza na água e libera H+ e HCO3-.
Uma base é um ion ou molécula que pode aceitar um ion H+. Por exemplo, o
HCO3- é uma base visto que pode combinar-se com o H+ e formar o H2CO3. O
HPO4-- é uma base visto que pode combinar-se com o H+ e formar o H2PO4--.
As proteínas no organismo também funcionam como base, visto que alguns
aminoácidos têm carga negativa e prontamente aceitam ions H+.
A hemoglobina nos eritrócitos e as proteínas em outras células estão entre as bases
mais importantes no corpo. O termo base é freqüentemente utilizado como sinônimo
do termo álcali, que é uma molécula formada pela combinação de um ou mais dos
17
![Page 18: SISTEMA RENAL - Fisiologia Dos Sistemas [1]](https://reader031.fdocumentos.tips/reader031/viewer/2022013102/5571fb0b497959916993cbe1/html5/thumbnails/18.jpg)
metais alcalinos, ou seja sódio, potássio e lítio, com um ion fortemente básico como
o ion hidroxila (OH-). A porção básica dessas moléculas reage rapidamente com os
ions H+ para removê-los da solução. De forma semelhante, o termo “alcalose”
refere-se à remoção excessiva de ions H+ dos líquidos corporais contrastando com
o termo “acidose” que se refere à adição excessiva de ions H+ nos líquidos
corporais. Distúrbios ácido-básicos metabólicos resultam da mudança na [HCO3-]. A
maioria dos ácidos e bases no líquido extracelular que estão associados a regulação
normal do equilíbrio ácido-básico são ácidos e bases fracos. (GUYTON, 1988).
O mecanismo renal de compensação do equilíbrio ácido-base é o mais lento
e demorado, embora seja o definitivo. Quando o pH do sangue se altera, os rins
eliminam urina ácida ou alcalina, conforme as necessidades, contribuindo para
regular a concentração de ions hidrogênio do sangue e demais líquidos orgânicos.
Os três principais mecanismos funcionais do sistema renal são a filtração
glomerular, a reabsorção tubular e a secreção tubular. Através do mecanismo de
secreção tubular, os rins transformam o dióxido de carbono em ácido carbônico
ionizado. O ion hidrogênio é eliminado para a urina em troca por sódio ou potássio
que combinando-se ao ion bicarbonato, retorna ao líquido extracelular, para alcançar
a corrente sanguínea. Quando há bicarbonato em excesso no sangue, os rins
eliminam o ion bicarbonato em conjunto com o ion hidrogênio, o que torna a urina
alcalina e contribui para a regulação das bases existentes. Assim, os rins controlam
o equilíbrio ácido-básico excretando urina ácida ou básica. (GUYTON, 1988).
4.3.2 Armazenamento da urina e micção (passagem da urina do rim para a bexiga e processo de micção).
O armazenamento da urina se faz através do enchimento da bexiga que
passa pelo ureter que é um tubo muscular que se estende da pelve renal à bexiga
urinária. Localiza-se no compartimento retroperitoneal e descende anteriormente ao
músculo psoas, cuja função é colher a urina e envia-lá à bexiga. A bexiga urinária é
uma bolsa de parede elástica, dotada de musculatura lisa, que serve para
armazenamento da urina produzida nos rins. (GUYTON, 1988).
18
![Page 19: SISTEMA RENAL - Fisiologia Dos Sistemas [1]](https://reader031.fdocumentos.tips/reader031/viewer/2022013102/5571fb0b497959916993cbe1/html5/thumbnails/19.jpg)
A micção se refere ao processo pelo qual a bexiga se esvazia quando fica
repleta, envolvendo duas etapas principais, a bexiga enche-se progressivamente até
que a tensão em suas paredes suba acima de um nível limiar, o qual vai então
desencadear a segunda etapa, ou seja, com a ocorrência de um reflexo nervoso,
denominado reflexo de micção, que esvazia a bexiga, ou caso isto não ocorra, pelo
menos produz o desejo consciente de urinar. A despeito do reflexo de micção ser
um reflexo autonômico da medula espinhal, ele pode ser inibido ou facilitado por
centros nervosos no córtex cerebral ou no tronco cerebral. (GUYTON, 1988).
O controle da continência é realizado por músculos chamados esfíncteres,
que são músculos esqueléticos voluntários, em contraste com o músculo do corpo e
do colo da bexiga , que só contém músculo liso. O músculo do esfíncter externo
encontra-se sob controle voluntário do sistema nervoso e pode ser utilizado para
impedir conscientemente a micção, mesmo quando os controles involuntários estão
tentando esvaziar a bexiga. A urina expelida da bexiga possui essencialmente a
mesma composição do líquido que flui pelos tubos coletores, e flui através dos
cálices renais provocando seu estiramento e inicia contrações peristálticas que se
propagam pela pelve renal e a seguir ao longo do comprimento do ureter, forçando a
urina para a pelve renal e para a bexiga. As paredes dos ureteres contém músculos
lisos que são inervados por nervos simpáticos e parassimpáticos, bem como por um
plexo intramural de neurônios e fibras nervosas estendendo-se ao longo de todo o
comprimento dos ureteres. As contrações peristálticas no ureter são intensificadas
por estimulação parassimpática e inibidas por estimulação simpática. Os ureteres
penetram na bexiga pelo músculo detrusor na região do trígono da bexiga. Á medida
em que a bexiga se enche, começam a aparecer muitas contrações da micção
superpostas, que resultam de um reflexo de estiramento iniciado por receptores
sensoriais na parede da bexiga. Os sinais sensoriais dos receptores de estiramento
da bexiga são conduzidos até os segmentos sacros da medula espinhal pelos
nervos pélvicos que seguem por esses mesmos nervos retornando por via reflexa
para a bexiga através de fibras nervosas parassimpáticas. Uma vez iniciado o
processo de micção, ele é autoregenerativo, por conseguinte o reflexo da micção é
um ciclo completo único de aumento progressivo e rápido da pressão, com um
período de pressão contínua e o retorno da pressão ao tônus basal da bexiga.
Quando o reflexo da micção se torna intenso o suficiente, ele provoca outro reflexo,
que passa pelos nervos pudendos para o esfíncter externo, inibindo-o. Se esta
19
![Page 20: SISTEMA RENAL - Fisiologia Dos Sistemas [1]](https://reader031.fdocumentos.tips/reader031/viewer/2022013102/5571fb0b497959916993cbe1/html5/thumbnails/20.jpg)
inibição for mais potente no cérebro do que os sinais constritores voluntários para o
esfíncter externo, haverá micção. Caso contrário, a micção não ocorrerá até que a
bexiga se encha ainda mais e o reflexo de micção se torne mais poderoso.
(GUYTON, 1988).
5. CONCLUSÃO
O sistema renal é de suma importância na regulação pelo Fluxo Sanguíneo
Renal que ao penetrar na cápsula de Bowman é transformado em Filtrado Glomerular
(proteínas e eletrólitos). O débito cardíaco médio normal é de 5 l/min gerando 7200
l/dia. Desses, 20% , ou seja 1440l passam pelos rins gerando uma quantidade de
filtrado glomerular de 180 l diários, dos quais 178l são reabsorvidos e cerca de 2 l
são utilizados para a formação da urina. A circulação extracorpórea é capaz de
produzir alterações na função do sistema renal e no equilíbrio dos líquidos e dos
eletrólitos do organismo. Os rins são fundamentais na regulação do meio interno, em
que estão imersas as células de todos os órgãos. Os rins desempenham duas
funções primordiais no organismo, ou seja a eliminação de produtos terminais do
metabolismo orgânico, como uréia, creatinina e ácido úrico e o controle das
concentrações da água e da maioria dos constituintes dos líquidos do organismo, tais
como sódio, potássio,cloro, bicarbonato e fosfatos. Os principais mecanismos através
dos quais os rins exercem as suas funções são a filtração glomerular, a reabsorção
tubular e a excreção tubular de diversas substâncias fundamentais para a
manutenção da vida.
6. REFERÊNCIAS BIBLIOGRÁFICAS
STEDMAN, T.L. Stedman Dicionário Médico, 25a. edição, Rio de Janeiro, Editora Guanabara Koogan, 1996.
GUYTON, C.A. Md. Fisiologia Humana, Rio de Janeiro, Editora Guanabara Koogan,1988.
JUNQUEIRA, C.L., CARNEIRO, J. Histologia Básica, Rio de Janeiro, Editora Guanabara Koogan, 2008.
GARDNER, E. Md, GRAY, D.J., PhD, O’RAHILLY, R. M.Sc., M.D. Anatomia Regional do Corpo Humano, Rio de Janeiro, Editora Guanabara Koogan, 1975.
20