Joelho em 15´
-
Upload
maria-joao-leite -
Category
Health & Medicine
-
view
254 -
download
2
Transcript of Joelho em 15´

O Joelho
Porto, 19 de Março de 2012

1. Articulação Troclear: 2 articulações funcionais (femuro-tibial, femuro-rotuliana). Mono-axial (flexão/extensão, acessoriamente rotação)
2. Articulação intermediária do Minf (eixo de alavanca)
3. Trabalha, essencialmente em compressão, pela acção da gravidade
√ Tenta conciliar estabilidade (extensão) e mobilidade (flexão) -Dispositivos mecânicos sofisticados
√ Fraca coaptação das superfícies articulares
Flexão (instabilidade)► Lesões ligamentares e dos meniscos
Extensão► Fracturas articulares e rupturas ligamentares

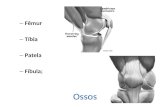
Superficies articulares:
Extremidade Inferior do Fémur Côndilos femorais Fossa intercondiliana Tróclea femoral Fenda côndilo-troclear
Côndilos formam 2 proeminências convexas em ambas as direcções e alongadas da frente para trás.
Os côndilos não são iguais, os seus eixos antero-posteriores não são paralelos mas divergentes para trás e o côndilo interno é mais estreito e diverge mais que o externo. O côndilo externo projecta-se mais anteriormente para prevenir a deslocação lateral da patela
Extremidade superior da tíbia: Pratos tibiais interno e externo
Maciço das espinhas tibiais
Os pratos tibiais correspondem aos côndilos mas não se correspondem perfeitamente…
O maciço das espinhas tibiais alojam-se na incisura intercondiliana

Plano frontal:
Convexidade transversal dos côndilos corresponde à concavidade dos pratos tibiais
Plano sagital:
Raio de curvatura das superfícies condilianas não é uniforme, mas com variações como se fosse 1 espiral
Os raios de curvatura dos pratos tibiais e côndilos correspondentes não são iguais – coaptação pelos meniscos
As linhas dos centros de curvatura formam 2 espirais cuja cúspide corresponde ao ponto t do contorno condiliano (a partir do qual o raio de curvatura começa a diminuir).
O ponto t é um ponto de transição (atrás- art femoro-tibial; à frente- art femoro-rotuliana), representando o ponto + adiantado de contacto com a superfície tibial
Côndilo interno estável no prato tibial, externo depende da integridade do LCAE durante o movimento (instável sobre lombada do prato tibial, que embora côncava transversalmente é convexa sagitalmente)

Movimentos na flexão-extensão:
Côndilo rola e desliza sobre os pratos tibiais simultaneamente
Proporção de rolamento e de deslizamento não é a mesmadurante todo o movimento – no início do movimentopredomina o rolamento
O comprimento do rolamento puro no inicio da flexão variasegundo o côndilo: côndilo interno – 10º-15º e côndilo externo– até aos 20º
Estes 15-20º de rolamento inicial correspondem à amplitude de
flexão-extensão da marcha normal!
Movimentos na rotação axial
Rotação neutra (joelho em flexão)
Parte posterior dos côndilos contacta com a parte central dos pratos tibiais
Rotação externa da tíbia sob o fémur
Côndilo externo avança sobre o prato tibial externo e o côndilo interno recua sobre o prato tibial interno
Rotação interna
Côndilo interno avança
Os movimentos dos côndilos nos pratos tibiais são desiguais: o externo tem um trajecto quase 2 x maior
O eixo real da rotação axial passa ao nível da vertente articular da espinha tibial interna – verdadeiro pivô central

As diferentes estruturas cápsulo-ligamentares, organizam-se em forma de um conjunto
estruturado e coerente que constitui as defesas periféricas do joelho.
Formações principais:
LLI
LLE – mais resistente e elástico que o interno !!!
Plano cápsulo-fibroso post: convexidade condiliana int e ext, os ligamentos popliteo
obliquo e arqueado (plano fibroso post da cápsula)
Formações acessórias
Camada fibrotendinosa postero-interna (+impte) ou PAPI (situada post ao LLI): fibras
post LLI, margem int da convexidade condiliana int, prolongamentos do tendão do SM ( 5
expansões distais e ligamento popliteo obliquo), ligamento obliquo post (Hughston e Eilres)
Camada fibrotendinosa postero-extrena ou PAPE (bem menos potente que a interna):
menisco externo separado da cáps e LLE pelo tendão do popliteo que se insere no côndilo
externo, margem ext da convexidade condiliana ext, ligamento popliteo arqueado
Camada fibrotendinosa antero-externa ou PAAE: banda de Maissiat com expansão
para a margem externa da patela, expansões directas e cruzadas dos vastos que formam a
parte do aparelho extensor
Camada fibrotendinosa antero-interna ou PAAI: expansões directas e cruzadas dos
vastos reforçadas pelas expansões do sartório que se inserem na margem interna da patela

Musculos periarticulares (opõem-se às
distorções articulares, ajuda para os ligamentos
que apenas podem reagir passivamente)
QQ (+ impte)
Lado externo: Banda de Maissiat, tendão
terminal do tensor da fascia lata
Lado postero-interno: Musculos da “Pata de
ganso” - ST, Sartório e Grácil
Lado postero-externo: poplíteo, bicí pete (cujo
potente tendão reforça o LLE)
Posterior: Gêmeos (interno cruza tendão do SM
através da bolsa serosa, ext cruza tendão do
bícipete.)
A estabilidade central é conferida pelo LCAE e
LCPI

LCA (LLE+LLI): translação anterior tíbia em relação ao fémur
LCP: translação posterior tíbia em relação ao fémur
LLI: restrictor primário angulação em valgo + pivot central
LLE: restrictor primário angulação em varo + pivot central
PAPI+LCA+LLI: limitam rotação externa
LCA+PAAE: limitam rotação interna.
PAPE+LCP: limitam translação posterior e instabilidade rotatória póstero-lateral.

O joelho tem 3 posições de estabilidade extrema :
1- extensão completa
2- valgo-flexão-rotação externa da tibia (VFE)
3- Varo-rotação interna da tibia (VRI)
Sempre que estas posições são ultrapassadas surgem lesões, a
grande maioria pluri-ligamentares, com ou sem lesões
meniscais, tanto mais que, em geral, o traumatismo associa
movimentos laterais a movimentos de rotação

Lesões do joelho
TraumáticasJovens – desporto, acidentes viação, trabalho
Idosos - osteoporose
Alts degenerativas da
cartilagem hialina
Principalmente idosos
Jovens associado a sequelas de lesões traumática
ArtritesReumatismais
Sépticas
Osteocondroses
Tumores Benignos (osteocondroma)
Malignos (osteossarcoma)

Mecanismo da lesão:
Traumatismo directo joelho
Frontal (ex: acidente viação – J flexão e translacção posterior: LCP)
Lateral – força em valgo com/sem rotação (LLI,usualmente associado tríade: cápsula posteromedial, menisco interno, LCAE ou LLI e deslocamento/subluxação patelar/ ); varo (LLE, capsulaposterolateral e LCPI)
Traumatismo c/ pé “bloqueado” (dorsiflexão TT – lesão artic patela ou # osteocondral; flexão TT- LCPI)
Após paragem e desaceleração rápida (LCAE)
Após salto
Após movimento de rotação medial rápida: menisco int; Lateral: ME,LLI, LCAE, Deslocamento patelar)
Hiperextensão ( LCAE e capsula post; golpe sobre TAT-LCAE isolado ou com LCPI)
Hiperflexão (LCAE usualmente associado com rotura/laceração cornos post do menisco)



Anamnese
Caracterização da dor
História de traumatismo (sequência exacta)
Mecanismo da lesão
Sx mecânicos: bloqueio, estalido, instabilidade
Presença de edema *
Manteve a actividade.
Comprometimento da mobilidade.
Consegue ou não fazer apoio
História médica passada
Características do edema:
-Início Súbito (±2h): volumoso e sob-tensão (rotura LCA ou # prato
tibial).
- Início insidioso(±24-36h): ligeiro-moderado (lesão menisco;
estiramento ligamentar)
-Recorrente após actividade: lesão menisco (rotação) ou
instabilidade femurotibial, disfunção patelofemural (descer/subir)
--Rigidez : Artrite ou disfunção patelofemural
-- Localizado : bursa inflamada (dor anterior: bursa infrapatelar)

Caracterização da dor:
Início: insidioso ou súbito.
Localização: anterior, medial, lateral ou posterior; intra ou
periarticular
Irradiação
Duração
Gravidade, intensidade
Qualidade, constante ou intermitente.
Natureza* (mecânica, inflamatória ou metabólica)
Sx associados: limitação de mobilidade, rigidez,
instabilidade...
Factores de alívio e/ou agravamento
Características
mecânicas
Características
inflamatórias
•Surge com movimento
•Sem sinais inflamatórios
locais ou sistémicos
•Rigidez cerca de 30 min
após imobilização
• Surge ou agrava com
repouso
• Com sinais inflamatórios
• Rigidez > 30 min após
imobilização
DOR:
Aguda/lancinante/cortante: Problema mecânico
Ardência: degeneração
Anterior: Problemas patelofemorais, Bursa
(prepatelar/infrapatelar), almofada de gordura, tendinose ou doença
de Osgood. Schlatter.
Dor generalizada: contusões ou roturas de músculos e ligamentos.
Após actividade e/ou sobrecarga: inflamação, irritação da plica
sinovial, tendinose precoce ou paratenonite levando a joelho do
corredor, sindrome sinding-larser-johannson, tendinite patelar/
Jumper Knee.
Instabilidade + que dor: roturas complexas de ligamentos ou de
musculos( ex roturas QQ). Dor no joelho com o mov da TT -> articul
tibioperoneal superior

Factores
desencadeant
es
Inflamação Derrame
articular
Localização
Intra-
articular
•Mob. activa e
passiva
•Todas as
direcções
• todo o
perímetro
articular
• nas
patologias
inflamatórias
•Artrose ft / fp
•Artrite
•Fracturas
•Lesão LCs
•Lesão menisco
Peri-articular •Mob. activa
•certas direcções
• na região
dolorosa
• ausente •Anterior *
•Lateral
•Posterior
Anterior Lateral Posterior
•Tend. QDs / Rot
•Bursite pré-patelar
•Sind. Rotulianos
•Dç Osgood- Schlatter
•Tend. Pata de Ganso
•Bursite Anserina
•Lesão LLs
•Sind. fricção banda
ilio-tibial
•Sind. Miofasciais da
região poplitea
•Quisto de Baker

Músculo Padrão referido
Tensor da fascia latea Coxa lateral
Sartório Sobre direcção músculo (coxa ant)
Quadricipete Coxa ant, rótula, coxa lateral e
joelho(vasto lateral)
Adductor (Longo e curto) Coxa anterolateral superior, coxa anterior
proximal a rótula e por vezes perna
anteromedial
Adductor Magno Coxa medial desde a fossa iliaca até ao
tuberculo do adductor
Gracilis Coxa medial (++ porção medial)
Semimenbranoso e semitendinoso Tuberosidade isquiática, coxa posterior e
perna post
Bicipete femoral Coxa e joelho post
Popliteo Joelho post
Gémeos Joelho post, perna posterolateral e
posteromedial até arco medial do pé
Plantar Joelho e perna post

ESTALIDO NA ALTURA DA LESÃO: Lesão LCAE ou fractura
osteocondral,;na face externa: rotura do tendão do popliteo
SENSAÇÃO DE DESENCAIXE ARTICULAR: usualmente indica instabilidade
no joelho, patologia menisco, subluxação patelar (se envolvendo rotação ou
desaceleração), sindrome patelofemoral, plica patológica, corpo solto, osteocondrite
dissecans deslocada.
BLOQUEIO: corpos soltos: bloqueio recorrente; Usualmente relacionado com
lesão meniscal; deve ser diferenciado de “prisão”/”captura que resulta de 1 reflexo de
inibição ou dor. (espasmo do IsQT: Espasmo em bloqueio)
CREPITAÇÕES COM MOVIMENTO: degeneração ou fricção de uma superfície
articular na outra
MARCHA: Tolera carga? Marcha normal? Consegue total extensão do joelho ?!
Passo largo afectado – questões sobre incapacidade funcional
CALÇADO: Sapatos rasos podem aumentar a incidência do sind patelofemoral

Inspecção
Palpação
ROM/FM (retracções musculotendinosas, contracções isométricas)
Avaliação de derrame
Avaliação patelo-femoral
Avaliação Meniscal
Avaliação Ligamentar

Doente despido, deitado, em pé, sentado e durante a marcha
Equimoses, calosidades, cicatrizes, sinais inflamatórios, tumefacções (exostoses/edema/quistos/osteofitomarginal/osteomielite), atrofias muscular
Anomalias do eixo e rotaçãoSimetria das rótulas (ângulo Q, patela alta)Deformidade angular (morfotipo)
Angulação lateral FT- J varoAngulação interna FT – J valgoAngulação posterior FT – J recurvato (UL: corpo solto,
edema, menisco; QQ fraco, lordose excessiva, retracção ISQ) Limitação da extensão (contractura em flexão)
Partes moles Id. diversas concavidades e depressões


Pesquisa de pontos dolorosos: Interlinha articular
Lesão meniscal Aparelho extensor
Tendinopatia QQ, rotuliana (jumper’s knee) Sind. Osgood- Schlater Dç Larsen
Rotuliano anterior condropatia
Cavado popliteo Quisto de Baker Tendinite ISQT
Dor referida ao joelho Epifisiolise proximal do femur Sinovite / artrite da anca Patologia da coluna vertebral ...

Anterior (joelho estendido): QQ (VM, VL, RA, VI) e Sartório : ptos dolorosos
(distensão 2º e 3º grau), defeitos (3º grau), atonia, massas duras (miosite ossificante)
Rótula (base, apice: Jumper Knee) : Bursite pré-patelar/Housemaid´s Knee; facetas patelares, pontos dolorosos: condromalacia; plica patológica: Crista espessada medial à rótula (F a 30º e mov medial
patela-dor)
Retináculo patelar : pontos dolorosos
Ligamento lateral medial: dor (entorse), sindromePellegrini-Stieda: desenvolvimento de osso no LLI
Tendão quadricipital / rotuliano(paratenonite/tendinose)
Bursas (infrapatelar: Parson´s Knee; suprapatelar)
Tuberosidade anterior da tibia: Dça Osgood-Schlatter´s (alargamento)
Pes Anserinus: dor, bursite anserina
Tensor da Fáscia Lata (tracto iliotibial e cabeça da fibula)

Anterior (Joelho flectido):
Linha articular tibiofemural e quistos meniscais: F a 45 º,++ linha lateral : edema (quistos), dor
Linha articular tibiofemural, prato tibial, condilos femorais, músculos adductores: F a 90º, pratos tibais (entorse ligamentos coronais), dor côndilos (osteocondritedissecante/degeneração/condromalácia; tubérculo dos adductores e corpo muscpesquisa de dor
Anterior (Pé da perna testada sobre joelho oposto)Palpação do LLE

Posterior (joelho ligeiramente flectido):
Fossa poplítea: tecidos moles (dor, edema
(quisto de Baker), pulso artéria poplitea,
Posterolateral (ângulo popliteo):
Complexo arqueado-popliteo, gémeo
lateral(osso sesamoide-fabela), biceps,
menisco lateral
Posteromedial(ângulo semimenbranoso):
ligamento obliquo posterior, musculo
semimenbranoso, gémeo medial, menisco
medial
Isquitibiais e Gémeos: dor, edema ou sinais
de patologia (tendões e corpo muscular)

Amplitudes Articulares PassivaExtensão: 5 – 10ºFlexão: 160ºRotação int. 30 – 35º ; rot. ext. 45 – 50º
ActivaExtensão: 0ºFlexão: 120 – 140º Rotação int. 30º; rot. ext. 40 º

Testes Específicos
Pesquisa de edema articular
Patelo-femorais
Meniscais
Ligamentares

Choque da rótula:
Palma da mão sobre a coxa, outra
na face anterior do joelho
Pressão com indicador
Choque da rótula sobre a tróclea
Teste de flutuação
Do mm modo, mas c/ polegares e
indicadores fixos.
Compressão sobre a bolsa supra-
rotuliana, sente-se uma onda de
líquido sobre outra mão
LÍQUIDO INTRA-ARTICULAR
Hemartrose (sangue: 1 a 2h e pele tensa, sensação de empastamento e difícil de tocar, quente)Traumatismo Fractura osteocondral, lesão ligamentar / meniscalHidartrose (líquido sinovial- 8 a 24h, sensação de flutuação intraarticular, quente, dolorosa, edema agrava com actividade)Lesões crónicas degenerativas da cartilagemPiartrose (pús dor à palpação, eritema, sinais de infecção como febre)Infecção (artrite)

Teste de Compressão (Teste de Zohlen) Examinador opõe-se à ascensão da rótula
durante contracção QQ
Teste de Apreensão (Teste de Smillie/Fairbank)
Examinador provoca uma sub-luxação lateral da rótula c/ o joelho em extensão do dte;
Mantendo a sub-luxação, pede que faça flexão activa do J
Positivo se dor ou medo de luxar

Teste de Rabot
Mobilização passiva da rótula sobre a
tróclea femural quer longitudinal,
quer transversalmente
Ângulo Q do joelho* (14 – 17º)
Joelho valgo
Anteversão do colo
Torsão tibial externa
Posicionamento lateral TAT
Excessiva tensão do retináculo
Fraqueza do vasto medial
Rótula alta ou baixa



Pesquisa sinais e testes meniscais Dor na palpação da interlinha, (c/ semiflexão J c/ pé fixo e rotação)
Limitação da extensão
Manobras de compressão meniscal
Teste de McMurray
Teste de Appley
Teste do Chicote
Teste de Cabot
Teste de Oudart
Dx diferencial:
Corpos livres/rotura LCA
Espasmo/ contractura ISQT

Teste de McMurrayDecúbito dorsal c/ joelho totalmente flectido
Mão examinador palpa interlinhas, outra segura o pé
Rotação interna/externa tíbia + extensão joelho
Positivo se estalido e/ou dor

Teste de AppleyDecúbito ventral, c/ J flexão 90º
Joelho do examinador prende coxa do doente à maca
Examinador roda a tíbia interna e externamente combinando com
tracção
Repara se há restrição, movimento excessivo ou desconforto
Repete o processo usando compressão em vez de tracção

Teste do ChicoteDecúbito dorsal, examinador segura o calcanhar.
Movimentos rápidos de flexão e extensão tipo sacudidela c/ pé
rotação interna e externa podendo provocar dor forte aguda tipo
pontada/cortante com irradiação sup ou inf ou bloqueio.
Défice de extensão completa ou sensação final de “borracha”
(bloqueio elástico) – lesão meniscal

Teste de Oudart (“grito do menisco”)
Joelho flexão completa
Dedo no 1/3 anterior da interlinha medial
Faz extensão completa
Positivo se dor súbita e intensa no compartimento medial, que leva o dte a parar o movimento
Raramente no joelho agudo (derrame, dor ligamentar)

Teste de Cabot
Decúbito dorsal, tornozelo da perna
lesionada sobre joelho da perna sã
(posição 4)
Dedo no 1/3 médio interlinha lateral
com dedo indicador e polegar ,
outra mão próxima do tornozelo
Calcanhar desliza sobre crista da
tíbia c/ resistência mínima
Positivo se antes extensão completa
surgir dor intensa e súbita no
compartimento lateral.



Imperatiivo testes dos ligamentos, dado a sua função de manutenção da integridade do joelho. Actuam como estabilizadores primários e guiam o movimento dos ossos em relação própria um com o outro.
Dependendo do movimento que é testado, os ligamentos actuam como restrictores 1º ou 2ª ,
Movimentos da tibia:
1. Translacção ant: 1ª LCAE 2ª LLI,LLE, 1/3 médio cápsula mediolateral, ângulo do popliteo e SM; banda Iliotibial
2. Translacção post: 1º LCPI 2ª LLI,LLe1/3 post caps mediolateral, tendão popliteo, ligamentosmeniscofemorais ant e post
3. Rotação em varo (ângulação medial) 1ºLLI 2º LCAE,LCPI, caps post com J em extensão completa, ângulo SM
4. Rotação em valgo (ângulação lateral) 1º LLE 2º LCAE, LCPI, caps post J extensão completa, ângulo poplieto
5. Rotação lateral 1º LLE, LLI 2º ângulo popliteo
6. Rotação medial 1º LCAE, LCPI 2º ligamento meniscofemoral AP, ângulo SM
Se o restrictor 1º estiver lesionado ocorrem mov patológicos
Se o restrictor 2º estiver lesionado sem lesão do 1º, mov patológico nessa direcção não ocorre
Se ambos estiverem lesionados o mov patológico é maior

Sistemas de trabéculas ósseas linhas de força mecânicaFibras de compressãoFibras de tracção
Eixo femural: p/ baixo e p/ dentro – exagera valgo, oposição pelo
sistema ligamentar interno.
Traumatismo face interna joelho: ocorre 1º #-lux prato tibial interno, dps
rotura LLE (se força não esgotada).
Traumatismo face externa: ocorre # mista (afundamento-separação)
prato tibial externo
Estabilidade joelho: LL + músculos
- LLE auxiliado pela cinta Maissiat posta em tensão pelo tensor
fáscia lata;
- LLI auxiliado pelos músculos pata-de-ganso.
- Músc. quadricipede

Estabilidade Medial:
1. Stress abducção (valgo) em extensão
completa (testa: LLI; Lig obliquo post, Caps
posteromedial, LCAE, LCPI, Expansões
mediais do QQ e musculo SM). Se os lig
cruzados estiverem com entorse (grau III) e/ou
estirados, a instabilidade rotatória tb será
evidente
2. Stress abducção(valgo) com flexão ligeira
(20 a 30º) (testa: LLI, Ligamento obliquo post
e LCPI) – dor inicio e fim entorse LLI . Dos 12
aos 15º LCPI. Se tibia em rotação lateral, sem
stress no LCPI, se rodada medialmente stress
aumentado no lig cruzado enqto o LLI relaxa

Estabilidade lateral: Stress Adducção (varo) extensão
completa (LLE, caps posterolateral,
complexo arquado popliteo, tendão
bicipete femoral, LCAE, LCPI, musculo
gemeo lateral) – com lesão severa o
nervo peroneal comum e a circulação
devem estar afectados
Stress Adducção (varo) flexão 20 a 30
º e tibia rodada lateralmente ( LLE, caps
posterolateral, complexo arqueado-
popliteo, banda iliotibial, tendão bicipete
femoral)- se tibia não rodada sem stress
no LLE, rotação lateral resulta em
relaxamento de ambos os cruzados, com
flexão banda iliotibial assenta sobre o
centro da linha lateral da articulação

Alinhamento normal em ligeira flexão M. quadricípite indispensável p/manter a posição de
pé
Em hiper-extensão é possível manter a posição de pé sem a intervenção do quadricipite ficando o joelho bloqueado pelos:
Elementos cápsulo-ligamentaresPlano fibroso posterior da cápsula (lig. Popliteo
obliquo (5) e lig. Popliteo arqueado (4))Lig. lateraisLCPI
Elementos musculares acessóriosM. flexores
M. “Pata de Ganso”Bicípite femural
Gémeos (contraidos pela dorsiflexão da TT)

Estabilidade anterior:
1. Teste Lachman (flexão 20 a 30º) ou suas modificações (LCAE, Ligamento obliquo post, complexo arqueado-popliteo) – LLI e banda iliotibial relaxam nesta posição, testa ++ feixe posterolateral
2. Gaveta ant (flexão 90º do J)( directa: LCAE+ PAPI+PAPE; rotação ext PAPI; rotação int PAPE)
3. Teste de gaveta activo (LCAE, capsulaposterolateral, capsula posteromedial, LLI, banda iliotibial, ligamento obliquo post, complexo arqueado-popliteo)- testa ++ feixe anteromedial, assegurar que o LCPI não está lesionado dando falsos positivos

Estabilidade posterior:
1. Gaveta post (F 90º)- Directa: LCPI; rotação externa: LCPI+ PAPE
2. Sinal sag (queda) post
3. Testa gaveta activa
4. Test Lachman reverso
5. Teste Godfrey
LCPI, complexo arqueado-popliteo; ligamento obliquo posterior, LCA- com
lesão severa os ligamentos laterais tbpodem estar lesados

Na extensão máxima a rotação longitudinal está impedida pela tensão dos ligamentos cruzados e laterais
Rotação interna LCAE – contrai LCPI – relaxa Diminui a obliquidade dos lig. laterais
Rotação externa LCAE – relaxa LCPI – contrai Aumenta o enrolamento dos lig. Laterais
O jogo que permite a distensão dos LL é compensado pela tensão dos cruzados
Lig. cruzados Limitam a rotação interna
Lig. laterais Limitam a rotação externa

Estabilidade rotatória anteromedial:
1. Test Slocum (rotação medial pé 30º)
2. Teste Lemaire T Drawner (rotação
lateral pé 15º)
3. Teste Dejour
( LLI, Ligamento obliquo posterior,
capsula posteromedial, LCAE) – teste
deve ser feito com rotação lateral da
tibia extrema pq a estabilização
passiva irá resultar do “bobinamento”
á rotação máxima

Estabilidade rotatória anterolateral:
1. Teste Slocum (Rotação medial do pé a 30º) 2. Teste Losee3. Teste jerk de Hughston4. Pivot shift activo 5. Teste Nakajima
1. Teste Pivot shift lateral ou Macintosh 2. Slocum “ALRI” 3. Teste crossover – cruzamento 4. Teste gaveta em flexão-rotação5. Teste valgo em flexão-extensão6. Teste Martens
LCAE, Capsula posterolateral,
complexo arqueado-popliteo, LLE,
Banda iliotibial) – teste traz a
subluxação ant da tibia no fémur,
dando ao paciente a sensação de
desencaixe, teste vai da flexão á
extensão, Slocum em rotação medial
extrema da tibia, o Shift pode ser
“slip” – deslize (2ºgrau) ou “jerk” –
arranque, contracção muscular (3º
grau) dependendo do grau do entorse
LCAE, capsula posterolateral, complexo arquado-
popliteo, banda iliotibal) – testes causam redução na
subluxação anterior da tibia no femur, vão da
extensão á flexão, o Shift…….



Estabilidade rotatória
posteromedial:
1. Sinal gaveta Hughston posteromedial
2. Teste pivot shift posteromedial
(LCPI, ligamento obliquo posterior, LLI,
Musc SM; caps posteromedial, LCAE)
– observar alt de posição do TAT
relativamente aos condilos femorais

Estabilidade rotatória
posterolateral:
1. Sinal gaveta Hughston posterolateral
2. Teste Jakob (manobra pivot shift reverso)
3. Teste Recurvatum em rotação externa
4. Teste shift dinâmico post
5. Teste Loomer
6. Sinal gaveta posterolateral activa
( LCPI, ligamento popliteo-arqueado, LLE,
tendão bicipete femoral, capsula
posterolateral, LCAE) .- observar alt da
posição do tuberculo tibial relativamente
ao condilo femoral
Teste recurvato
Segura o hálux J cai
em varo hiperextensão e
rotação externa
LCA+ PAPI + PAPE +
plano posterior

LCA LCP LLI Postero –lateral
-Teste de Lachman
-Lachman activo
- Gaveta anterior
- Pivot shift
- Jerk Test
- Gaveta
posterior
-Tibial drop back
test
- Teste de
lateralidade em
valgo (0º e 30º)
- Hiperextensão
do joelho
- Gaveta Póstero
lateral
- Reverse pivot
shiftLLE
Stress em varo

Compartimento anterior coxa
M. Quadricípite crural
3x mais potente que os flexores
Necessário para manter a posição ortostática
Constituído por 4 corpos musculares 3 mono-articulares
Vasto externo Vasto intermédio ou crural Vasto interno
1 bi-articular
Recto anterior

Vastos
Somente extensores do joelho
Vasto interno – mais potente do
que o externo
Opõe-se à luxação externa
da rótula

Recto anterior
Representa 1/5 da força total do m. quadricípite (não pode realizar a extensão máxima sozinho)
Músc. bi-articular
Flexor da anca
Extensor do joelho
Sua acção no joelho depende da posição da anca e acçãona anca depende da posição do joelho:
Flexão da anca tensão relativa eficácia extensora
Extensão da anca tensão relativa eficácia extensora
O grande nadegueiro é sinérgico-antagonista do rectoanterior: antagonista no que diz respeito à anca e sinérgico no joelho

Músculo Inserção
proximal
Inserção
distal
Inervação Acção principal
Quadricipete
femoral
Base da rótula e,
através do
ligamento da
rótula, na
tuberosidade da
tibia
Nervo femoral
(L2, L3 e L4)
Extensão do
joelho; o recto
femoral também
auxilia o músculo
iliopsoas na flexão
da anca
Recto femoral Espinha ilíaca
antero-inferior
e bordo superior
do acetábulo
Vasto externo Grande trocanter
e lábio externo da
linha áspera
Vasto interno Linha
intertrocantérica e
lábio interno da
linha áspera do
fémur
Vasto intermédio Faces anterior e
externa do corpo
do fémur

M. Ísquio-Tibiais (também extensores da anca) Bicípite femoral Semi-tendinoso Semi-membranoso
Acção flexora do joelho favorecida pela flexão da anca
M. Pata de Ganso Sartório ou costureiro Gracilis ou recto interno Semi-tendinoso
Popliteo

São todos bi-articulares (acçãosimultânea de extensão da anca e a sua acção sobre o joelho depende da posição da anca), excepto
Porção curta do bicípite femoral
Poplíteo
A entrada em tensão dos isquiotibiais
pela flexão da anca aumenta a sua
eficácia como flexores do joelho. Os
músculos monoarticulares têm a
mesma eficácia independentemente da
posição da anca.

MúsculoInserção
proximal
Inserção
distalInervação Acção principal
SemitendinosoTuberosidade
isquiática
Parte superior da
face interna da tibia Divisão tibial do
nervo ciático (L5, S1
e S2)
Extensão da anca;
flexão do joelho e
rotação interna
quando o joelho está
flectidoSemimembranoso
Parte posterior do
prato tibial interno
Bicipete femoral
Cabeça longa:
tuberosidade
isquiática
Cabeça curta: linha
áspera e linha
supracondilar
externa do fémur
Cabeça do perónio
Cabeça longa:
divisão tibial do
nervo ciático (L5, S1
e S2)
Cabeça curta:
divisão peroneal
comum do nervo
ciático (L5, S1 e S2)
Extensão da anca;
flexão do joelho e
rotação externa
quando o joelho está
flectido
Sartório ou costureiroEspinha iliaca
antero-superior
Parte superior da
face interna da tibia
Nervo femoral (L2 e
L3)
Flexão, abdução e
rotação externa da
anca; flexão e
rotação interna do
joelho.
Gracilis ou recto
interno
Corpo e ramo
inferior do púbis
Parte superior da
face interna da tibia
Nervo obturador (L2
e L3)
Adução da anca;
flexão e rotação
interna do joelho

Rotadores externos (ponta do pé dirige-se para fora)
Bicípite femoral Tensor da fáscia lata
Rotadores internos (ponta do pé dirige-se para dentro)
Sartório Semi-tendinoso Recto interno Semi-membranoso Poplíteo

Se testes ligamentares e restantes testes
normais, pesquisar ROT, +++ se suspeita
de lesão neurológica
Reflexo patelar (L3-L4) e dos
musculos isquiotibiais mediais (L5-S1)
(testar diferenças entre os 2 lados)
Dermatomos e distribuição cutânea dos
nervos periféricos – Turner sign:
hiperestesia no ¼ medial do joelho por
irritação do ramo infrapatelar do nervo
safeno em lesão do menisco medial

Nervo Peroneal Comum (L4-S2):
Vulnerável a lesões no J posterolateral, enrola sobre a cabeça do peroneo
Estiramento, em entorse da TT em inversão por tracção do peroneal longo, trauma directo ou stress em varo do J
Resultado: fraqueza dos nervos suprimidos pelos seus ramos (nervo peronealprofundo e superficial): marcha em steppage, incapacidade para dorsiflexãoe eversão, defice sensorial
Nervo Safeno (L2-L4):
Ramo sensorial do nv femoral que surge perto do ligamento inguinal e passa inferormente na perna para suprimir a pele na face medial do joelho e perna post
Lesão em cirurgia, trauma (anestesia) e tracção entre vasto medial e adductormagno (disestesia na face medial do J agravada por marcha, ortostatismo, exercicios do QQ)

Nervo Fraqueza musc. Alt. Sens. ROT alt.
Nervo Peroneal
Comum
Tibial anterior (RP)
Extensor curto dos dedos (RP)
Extensor longo dos dedos
(RP)
Extensor longo do hallux (RP)
3º peronal (RP)
Peroneal longo (RS)
Peroneal curto (RS)
Àrea em torno da cabeça
da fibula
Espaço entre D1 e D2
(RP)
Face lateral da perna e
dorso do pé (RS)
Nenhum
Nervo safeno Nenhum Face medial do joelho,
pode estender-se
inferiormente para face
medial da perna até ao
maléolo medial
Nenhum


Raio X simples:
As mais usadas são as incidências AP (usualmente em carga) e de perfil
Dependendo da patologia outras incidências poderão ser pedidas
Ottawa Knee rules:
55 anos
Dor localizada da rótula
Dor na cabeça do peróneo
Incapacidade de flexão a 90º
Incapacidade funcional para a marcha (carga)

Raio X simples:
Incidência AP:
Fracturas (osteocondral), diminuição dainterlinha (incid Schuss-carga), lesãoepifiseal, corpos soltos, alt textura óssea,calcificações anormais, ossificação (sind.Pellegrini-Strieda), tumores, deformidadeem varo/valgo, posição da patela,assimetrias dos côndilos femurais.
Incidência Lateral:
Perfil estrito (sobreposição dos côndilos)
45º: patela, dça Osgood-Schlatter
30º flexão: índices de Insall e Caton* (posição patela)
90º flexão: deslocação posterior tíbia (LCP)
Índice Caton-Deschamps:
Relação entre o bordo inferior da superfície
articular rótula e o ângulo antero-sup tíbia
(comp. Tendão rotuliano) e o comprimento
superfície articular da rótula
Normal: 1 ± 0,2 cm
> 1,2 cm patela alta
0,6 a 0,8 cm patela baixa
< 0,6 cm patela infera


Raio X simples:
Incidência Obliqua:
Corpos livres intra-articulares, osteocondrite dissecante,
artic tibio-peronial.
Incidência de Túnel (PA Supinação c/ J a 40-90º flexão):
Chanfradura intercondilar,(estreita risco de lesão do
LCAE), corpos soltos, osteocondrite dissecante,
subluxação, báscula patela
Incidência Axial de Merchant (vista tangencial 30º)Artic patelo-femoral (desvios rotulianos, displasia, tipo depatela)
Incidência de Puddu-ChambatQuantificar o desvio posterior da tíbia lesão do LCP
Incidências em stressSob controlo radioscópico Lesões ligamentares


Ecografia:
Económica, não ionizante
Estudo partes moles, estruturas musculares e tendinosas
Derrame articular (mm discreto)
1ª linha estudo de tumefacções peri-articulares, ex: quistos meniscais, sinoviais (ex: Q. Baker),
ganglionares Bursites
Estudo ligamentos laterais
Ecodoppler vascularização intratendinosa(processo de reparação de lesões tendinosas)

Tomografia Axial Computorizada (TAC):
Estudo de ossos e partes moles
Acuidade mt < à RMN no estudo lesões articulares (ex: meniscos, ligamentos)
Estudo instabilidade rotuliana (detecção e quantificação desvios rotulianos)
Quantificar desvio rotuliano com J em extensão, com contracção do QDs e em flexão 30º.
Fracturas intra-articulares lesões osteocondrais.
Necrose avascular e enfartes ósseos: Dx + tardio (RMN, Cintigrafia)
Osteomielite: presença de sequestros, mas < acuidade que a RMN no Dx das lesões das partes moles.
Lesões tumorais: interrupção óssea cortical e ossificação/calcificação
Guiar procedimentos de intervenção (ex: biópsiaóssea por agulha)

Ressonância Magnética
Técnica + completa para estudo estruturas internas do J
Não invasiva, sem exposição a radiação ionizante, alta resolução espacial e de contraste
Estudo osso e partes moles c/ igual acuidade (muito usadas para estudo de lesões de meniscos e ligamentos cruzados)
Cortes multiplanares, 3D, estudos angiográficos e dinâmicos
CI absolutas: Pace-makers, clips vasculares metálicos Corpos estranhos ferromagnéticos Relativa: claustrofobia

Artrografia
Injecção intra-articular de contraste iodado e/ou ar (duplo contraste) Antes RMN Dx lesões meniscais, plica e cartilagíneas
Artro-TC
Alta acuidade Dx lesões internas do joelho (meniscos, cartilagem, quistos popliteos e meniscais, plica sinovial)
Mais agressiva que a RMN Tem sido substituida pela artroscopia 1ª linha (tb artro-RMN) estudo meniscos operados
Artroscopia: Pelas diferentes abordagens permite visualização de praticamente todas asestruturas, com possibilidade de reparo cirúrgico.
Raramente: Tenografia (injecção contraste na bainha de um tendão) Bursografia Angiografia Discografia

Raio X Todos os dtes Incidências de acordo com a clínica
Ecografia 1ª linha: lesões musculares, tendinosas e tumefacções periarticulares Se normal, mas suspeita lesão partes moles RMN
TAC Caracterizar fracturas, principalmente c/ atingimento articular Quantificação caracterização desvios rotulianos. Id sequestros em lesões infecciosas Estudo matriz e do atingimento cortical e periosteal em lesões tumorais ósseas
RMN Lesões meniscais e ligamentares Lesões traumáticas ósseas e de partes moles sem tradução no RX e TAC Lesões tendinosas e musculares não esclarecida por ecog Enfartes ósseos, osteonecrose, osteocondrite dissecante, condromalácia Avaliação da extensão de processos infecciosos e tumorais
Artro-TC ou Artro-RMN Avaliação de menisco operado e caracterização de lesões cartilagíneas discretas.

Suspeita de artrite séptica ou artropatia inflamatória aguda rubor, dor, edema e significativa limitação AA por dor
Impt: Hemograma, VS, estudo de patologia auto-imune
Artrocentese:
Hemartrose (LCAE, #, menisco) Derrame (entorse, lesão crónica do menisco) # osteocondral oculta (céls.adipócitárias) Contagem de células, glicose, proteínas; Cultura bacteriana (gram, aerobiose, anaerobiose , BK, Fungos e
TSA; Microscopia luz polarizada (id cristais: gota birrefrigente e em
forma de agulha, condrocalcinose birrefrigentes e pleomórficos na aparência )
Achados Joelho saudável
Artrite séptica
Artrite reumatóide
OA
Aparência Límpida Opaca Túrbida Límpida
Contagem celular/mm3
200 Usualmente > 50 000 (requer lavagem imediata)
2000-50 000 2000
Contagem diferencial de células
MN PMN 50/50 MN
Glicose ≥ 60% Glicemia
Mto baixa Baixa Normal

Técnica de aspiração do joelho e injecção de cortisona (Brotzman):
1) Preparação estéril com betadine ou álcool
2) Doente supino, extensão J e relaxado
3) Abordagem suprapatelar (1cm sup e 1 cm lat à base da patela) mais segura e mais fácil
4) Anestesia local com 5 a 10 ml Lidocaina a 1%, agulha de 25G, técnica estéril
5) Após 2´para anestesia, agulha 18G a 20G (seringa 20 ml) inserida no mesmo local
6) Polegar na faceta medial, puxando a patela lateralmente encontrando-se o intervalo para aspiração (entre faceta lateral da rótula e côndilo lateral). Inserção da agulha horizontal
7) Tirar o máx de fluido possível
8) Retirar seringa e colocar nova com 5 ml de cortisona, e depois retirar agulha
9) Pressão no local 5´
10) Conselhos: repouso, elevação do membro, gelo, analgesia por 2 a 3 dias
História Clínica – Dg laboratorial

Causas de Dor no Joelho – Grupo etário
Crianças |Jovens Adultos Idosos
Subluxação rótula Condromalácia rótula Osteoartrite
Dça Osgood-Schlatter Síndrome plica medial Artropatia inflamatória.
Gota, pseudogota
Joelho do Saltador
(Jumper’s knee)
Bursite Pata-de-Ganso Quisto de Baker (quisto
poplíteo)
Dor referida
(ex:epifisiolise c.fémur)
Traumatismo
Osteocondrite dissecante Artrite séptica
Artropatia inflamatória:
AR, sínd. Reiter

Causas de Dor no Joelho – Localização
Anterior Medial Lateral Posterior
Subluxação rótula Estiramento LLI Estiramento LLE Quisto de
Baker
Dça Osgood-
Schlatter
Rotura menisco
medial
Rotura menisco
lateral
Lesão LCP
Joelho do
Saltador
Bursite pata-de-
Ganso
Tendinite tracto ilio-
tibial
Condromalácia
rótula
Síndrome plica
medial

Freq>60anos
Agrava c/ carga e alivia c/ repouso
Rigidez matinal
Episódios de sinovite aguda
Diminuição AA, crepitação, edema
Rx: AP c/ carga, túnel PA, I. Merchant e perfil
Diminuição interlinha, esclerose subcondral, osteofitose
80% OA do compartimento medial deformidade varo/”Bow-legged”
5 a 10% OA compartimento lateral valgo/ “Knock-Kneed”
Pequena percentagem com deformidades rotatórias da tibia com mau posicionamento patelar e subluxação
Artrite patelofemural é frequente, mas raramente fonte de sintomas
Lesão da cartilagem articular: Minima- sem estreitamento radiológico; Leve- perda de 1/3 do espaço articular; Moderada- perda 2/3 do espaço articular; Severa- contacto bone-to-bone

TRATAMENTO CONSERVADOR:
Perda ponderal (exercício aeróbico de baixo impactos, nutrição)
Plano de exercícios *
AINE´s : inibidores COX 2 (maior segurança) - > dose, uso intermitente se possível
Bengala no membro oposto
Viscosuplementação do Joelho: injecções locais ácido hialurónico,
Ortótese de descarga (caro, pesado, inconveniente)
Liga de neoprene: propriocepção, profilaxia, equilibrio, coordenação, força máx.
Sulfato de condroitina/glucosamina – caro, beneficiosnão comprovado, exp. 3 meses
MFR: FM QQ e ISQ, flexibilidade, ganho AA, hidroterapia
CCT intraarticular (resposta muito variável 2S-6M, lim de 3/ano, gelo para evitar corticosteroid-relatedflare)
Terapia tópica (mto inefectiva)

TRATAMENTO CIRÚRGICO:
ARTROSCOPIA:
Efeito temporário e paliativo de lavagem dos mediadores inflamatórios
Os que + beneficiam: sintomas mecânicos (bloqueio-meniscos) e curta duração (< 6 meses), com artrite moderada no Rx
Desbridamento artroscópico: 3-6 M de Tx conservador sem sucesso, normal alinhamento mecânico e Rx em carga com artrite moderada
Plastia da chanfradura/remoção osteófitos: dor espinha tibial, formação osteófitos, flexo não redutível
CIRURGIA PARA DEFITOS CARTILAGINOSOS FOCAIS NO FÉMUR :
transferência de cartilagem (autotransplante/alotransplante osteocondral/mosaicoplastia) ou implantação de condrocitosautólogos, técnicas de estimulação de medula

TRATAMENTO CIRÚRGICO:
OSTEOTOMIA:
Deformidade em varo em dte jovem; osteotomia tibial alta indutora de valgo
Deformidade em valgo moderada (<10º) osteotomia tibial alta e medial, com encerramento de cunha, se > 10º osteotomia femural
Osteotomia supracondilar femural não interfere com post subtituiçãodo joelho, contudo a osteotomia tibial compromete uma posterior PTJ. Novas técnicas de osteotomia tibial de abertura de cunha para a tibiaestão sendo desenvolvidas de modo que não alterem a linha articular para post PTJ
ARTROPLASTIA UNICOMPARTIMENTAL :
Candidatos ideais:
> 60 A
Sedentários (“Low-Demand”)
Magros
Envolvimento artrítico unicompartimental isolado

ARTROPLASTIA DO JOELHO
Indicações
Osteoartrose degenerativa ou traumática, com dor e/ou limitação funcional
Tumores peri-articulares
Artropatias inflamatórias
Hemofilia
Necrose condiliana fémur
Deformidades/Limitação das amplitudes articulares
Alterações imagiológicas compatíveis
Contra-indicações
Absolutas:
Infecção activa ou recente da articulação
Sépsis ou infecção sistémica
Artropatia neuropática
Artrodese dolorosa (usualmente por distrofia reflexa simpática)
Relativas:
Mecanismo extensor não funcionante
Artrodese funcionante indolor
Lesão neurológica periférica ou central com ↓ da FM do MI
Doentes muito jovens
Doença mental limitante
Doença sistémica avançada (CV, Neoplasia metastática…)
Obesidade extrema
Osteoporose severa
Doença vascular periférica significativa
Objectivos:
Prevenir complicações de alectuamento (TVP,
TEP, UP)
Assistir na amplitudes de movimentos
adequadas e funcionais:
Fortalecimento da musculatura do joelho
Assistir no alcance de independência nas
AVD´s
Marcha independente com ou sem auxilio de
ajuda técnica

Próteses de Deslizamento
Unicompartimentais
Femuro-tibial
Femuro-patelar
Bicompartimentais
Sem preservação do LCP
Com preservação do LCP
Próteses Semirestrictivas
Próteses Restrictivas
Classificação

PROTOCOLO DE REABILITAÇÃO
FASE 1 (dias 1-10)
Objectivos
Contracção activa do QT
Marcha independente com auxiliares
Extensão passiva do joelho 0°
Flexão do joelho de pelo menos 90°
Controlo dos sinais inflamatórios
Dias 1-3
Marcha
Cimentada: a carga tolerada com auxiliar (andarilho ou 2 canadianas)
Não cimentada: apenas apoio dos dedos do pé, com auxiliar
Mobilização Passiva Contínua (MPC)
0-40° nos primeiros 3 dias, se ferida cirúrgica sem alterações
1 ciclo/min
Crioterapia
Manter enquanto houver sinais inflamatórios
Exercícios
Mobilização do tornozelo (“ankle pumps”)
Extensão passiva do joelho
Elevação do MI com joelho em extensão (“straight leg rise”)
Contracções isométricas do QT (“quad sets”)
Exercícios de flexão/extensão activos e activos-assistidos suaves

Dias 4-10 Kinetec
Aumentar 5-10° até atingir 90° de flexão
Exercícios Manter os anteriores
Extensão activa do joelho até 90-0°
Activos de abdução e adução da anca
Mobilização da rótula quando a incisão estiver estável (3-5 dias)
Se necessário: Fortalecimento do QT com
biofeedback
Planear alta quando arco do joelho de 0-90°, independente na marcha e transferências
Fase 2 (2ª à 6ª semana)
○ Critérios para progressão
Capaz de fazer elevação do MI com joelho em extensão
Amplitude activa de 0-90°
Dor e edema ligeiros
Marcha e transferência independentes (com auxiliares)
○ Objectivos
Melhorar amplitudes articulares
↑ Força muscular
↓ Edema e inflamação
Retorno progressivo às AVD
Melhoria do estado geral

2ª à 4ª semana
Exercícios
Manter anteriores
Fortalecimento dos isquiotibiais
“Squats”
Estiramentos
Isquiotibiais, QT, gémeos, solear
Pode iniciar bicicleta (ajustar assento)
4ª à 6ª semana
○ Exercícios
Manter anteriores
Iniciar step-ups (altura mínima e
progredir)
Programa de hidrocinesioterapia

Fase 3 (7ª à 12ª semana) Critérios para progressão
Amplitude articular do joelho de 0-110°
Controlo voluntário do quadricípete Dor e inflamação mínimas
Objectivos Melhorar amplitudes articulares (até
≥ 115°) ↑ Força muscular e resistência Controlo excêntrico-concêntrico Melhoria da performance
cardiovascular Melhoria da funcionalidade
7ª à 12ª semana
○ Exercícios
Continuar anteriores
Iniciar treino de marcha sem
auxiliares
Insistir no controlo
excêntrico e concêntrico do
joelho
Treino de resistência na
piscina

Fase 4 (12ª à 24ª semana)
Critérios para progressão
Amplitude articular do joelho completa (115°), não dolorosa
Força muscular grau 4+ ou 85% do membro contralateral
Dor mínima ou ausente Exame objectivo satisfatório
Objectivos
↑ Força muscular e resistência do MI
Permitir a doentes seleccionados um retorno a níveis funcionais mais elevados
Retomar estilo de vida normal
12ª à 24ª semana
○ Exercícios
Aumentar intensidade dos
exercícios anteriores
Treino de resistência com
bicicleta
Programa de marcha,
natação, golf...

Osso sesamóidePertence ao aparelho extensor do joelho.Articulação plana modificadaPólo distal não articular
Face anterior Face posterior – crista média (cartilagem mais espessa de todo o organismo - 4 a 5 mm -> Gd pressões sob a contracção do QQ com o joelho flectido)
Face externaFace interna: Face acessória no ângulo supero-interno que se articula na flexão máxima com margem interna da incissura intercondiliana (mais atingida na condromalácia e sind patelofemural
Função – aumenta a eficácia do músculo quadricípete, centraliza as forças do aparelho extensor (diminui fricção do mecanismo do QQ), absorve as forças de reacção da artic. Patelofemural, controla a tensão capsular, protecção de côndilos e estética
Factores estabilizadores dinâmicos e passivos influenciam a posição no sulco femural:
VMO maior estabilizador dinâmicoLigamento patelofemural medial maior estabilizador ligamentar

Estabilizadores Ósseos:
- Geometria da patela e da tróclea são importantes
- Tróclea normal providencia bloqueio lateral à subluxação
- Joelhos displásicos têm um sulco mais anterior e uma faceta lateral menos proeminente
Estabilizadores Passivos:
Mediais:
- Ligamento Patelofemoral Medial
- Retináculo Medial
- Ligamento Meniscopatelar Medial
Laterais:
- Ligamento Patelofemoral Lateral
- Ligamento Patelotibial Lateral
- Banda Iliotibial
Estabilizadores Activos:
- Vasto medial
- Vasto lateral
- Vasto intermédio
- Recto anterior

Movimento da Patela:
- FLEXÃO: patela desliza inferiormente
- EXTENSÃO: patela desliza superiormente
- Cerca de 7 cm de translacção da flexão para a extensão
Contacto da Patela:
- 20° porção inferior da superfície articular
- 45° porção média da superfície articular
- 90° porção superior da superfície articular
- Área de contacto entre fêmur e patela aumenta quandoprogride a flexão
Forças de reacção articular patelofemurais (múltiplos depeso corporal):
• Função do ângulo de flexão do joelho e da força do QQ
• Forças de compressão variáveis ajudam a manter acartilagem saudável (perfusão)
CARGA DA PATELA COM A ACTIVIDADE: ANDAR: 0.3 vezes peso corporalSUBIR ESCADAS: 2,5 vezes o peso corporalDESCER ESCADAS: 3,5 vezes o peso corporalAGACHAMENTO: 7 vezes o peso corporal

Denominação: Dor retropatelar, Dor anterior do joelho, Artralgia
femuropatelar, Condromalácia patelar, Síndrome da dor femuropatelar
“….. dor, desiquilibrio, inflamação e/ou instabilidade de qq componente do
mecanismo extensor do joelho. Estas condições podem resultar de stresses
mecânicos, traumáticos, congénitos” (Shelton and Thigpen)
Etiologia: *
Quadro Clínico: Dor insidiosa tipicamente anterior (pode ser confundida com
patologia do menisco) geralmente bilateral, associada a sobrecarga (explorar
qq trauma), alívio com repouso, piora subir e descer escadas, agachar, sentar
com o joelho em flexão, sinal “movie theater” (dor após muito tempo sentado)
Classificação (Wilk and associates (1998)
Instabilidade patelar:
Subluxação patelar aguda
Subluxação patelar crónica
Subluxação patelar recorrente
Sindromes de Sobrecarga/Stress ( “overuse”):
Tendinite patelar (“Jumper Knee”)
Tendinite quadriceps
Doença Osgood-Schlatter (TAT)
Sindrome Sinding-Larsen-Johanssen (pólo inf da rótula)
Sindrome de compressão patelar:
Sindrome de pressão lateral excessiva
Sindrome de pressão patelar global
Lesão de tecidos moles:
Sindrome de fricção da banda iliotibial (J Lateral)
Sindrome de plica sintomática
Almofada de gordura hipertrófica inflamada (Dça Hoffa)
Bursite
Dor do ligamento patelofemural medial
Problemas biomecânicos:
Hiperpronação do pé
Dismetria dos membros
Perda de flexibilidade
Trauma directo:
Lesão de cartilagem (isoladas)
Fractura
Fractura-subluxação
Osteocondrite dissecante
Distrofia simpática reflexa

Cerca de 70% melhoram com tx conservador
1º tentar perceber se instabilidade ou dor
Provém da associação de vários fatores:
mau alinhamento do mecanismo extensor
Subluxação ou deslocamento da patelar
Ângulo Q aumentado
Patela alta
Desequilíbrio muscular
# osteocondrais do côndilo femural lat e da faceta medial da patela em
cerca de 40 a 50 % das subluxações patelares
Défices da flexibilidade do QQ são freq (++ casos crónicos)
estiramentos e baixa carga QQ, banda iliotibial e ISQ)
Joelho funciona como uma sistema de transmissão biológica que aceita,
transfere e dissipa as cargas. Na marcha normal os músculos
periarticulares absrovem mais energia do k produzem como forças
propulsoras Reabilitação: exercícios submáximos, indolores, evitando
actividades precipitantes (“Flaring activities)
FACTORES PREDISPONENTES:
Patela AltaDisplasia femural e patelarAlteração do Aparelho Extensor
Ângulo Q > 15° Desequilíbrio VMO / VL; atrofia do VMO TAT Lateralizada RI de Femur ou Anteversão do Femur Joelho Valgo e recurvatum
ConstitucionalHiperlaxidez generalizadaSobre-libertação do retináculo lateral (instabilidade medial)Deslocação patelar prévia

EXAME FÍSICO:
1. Laxidez ligamentar generalizada (hiperextensão dedos, polegar ao punho, sinal de sulco do ombro)
2. Padrão de marcha
3. Alinhamento do mecanismo extensor
Ângulo Q (ortostatismo e sentado)
Genu valgum, varum, recurvatum
Torção tibial/Anteversão femural/Pé plano ou pronação
Má posição patelar (baixa, alta, “squinting”)/Tracking patelofemural
Teste de deslizamento patelar: lateral, medial, Fairbank
Côndilo femural lateral hipoplásico
Sinal J (se presente)
4. Crepitação patelofemural (artrose patelofemural, conflito tecidos moles)
5. Atrofia, hipertrofia VMO
6. Derrame (gd-subluxação, pequeno- sinovial, Hoffa, intra-articular, extra-articular)

EXAME FÍSICO:7. 7. Pontos dolorosos dos tecidos moles peripatelares
Retináculo medial/lateral
Bursa (pré-patelar, pes anserinus, iliotibial)
Tendâo QQ/Patelar
Plica palpável
Banda iliotibial/bursa
Alargamento da almofada de gordura
8. Flexibilidade ISQ, QQ, Gémeos, banda iliotibial (Ober)
9. Atrofia VMO, coxa, “barriga” perna
10. Dismetria dos MInf
11. Teste de mobilização lateral
12. Áreas de possível dor referida
13. Sinais de SDRC (hipersensibilidade, alt temp e coloração, edema, sudação)
14. AA anca, contracturas de flexão

Desequilíbrio VMO / VL:

TAT Lateralizada – fixação lateral

Sindrome patelofemuralJoelho Valgo: Normal – 5° a 15°

Sindrome patelofemural
Anteversão femural/torção tibial interna/ adducção
antepé e pé pronado

Anteversão femural/torção tibial interna/ adducção antepé
e pé pronado
Sindrome patelofemural

Hiperlaxidez:

Hipotrofia VMO

Ângulo Q

Flexibilidade

Avaliação do tracking patelar usando o sinal J
Lateral patellar tracking (“J” sign). As the knee is extended from
90 degrees flexion (A) to full extension (B), the patella
demonstrates an abnormal path, deviating laterally at full
extension
Suggests patellar maltracking as
a result of tight lateral restraints
or VMO dysfunction

Estabilidade Patela - teste de
deslize patelar

Patellar tilt test
Teste da inclinação patelar
passiva
avalia grau de tensionamento dos
retináculos lateral e medial
decúbito dorsal
joelho plenamente estendido e
flexão de 30˚
quadríceps totalmente relaxado
Ângulo de inclinação neutro ou
negativo: compatível com
retináculos excessivamente tensos.

Teste de compressão patelar
decúbito dorsal
joelho em extensão e flexão de 25-
30˚
examinador comprimindo
suavemente a patela no sulco troclear.
pcte instruído a contrair o
quadríceps.
teste +: quando pcte se queixa de
dor (sugestivo de condromalácia,
artrose ou instabilidade
femoropatelar).

Rx AP, lateral, flexão a 30º e
axial/Marchant:
Mau alinhamento grosso ou fractura
Subestima lesões da superficie
articular
Identifica < 50 % de corpos soltos
osteocondrais
AVALIAÇÃO IMAGIOLÓGICA

TA-GT (distância entre
TAT e sulco troclear
(goteira troclear): medição
que se realiza com a
sobreposição de cortes
axiais de TAC a diferentes
niveis Se > 15 mm é
patológico Medida de
translacção externa da TAT
em relação ao sulco
troclear no plano sagital

Deslocamento da patela com rotura do ligamento patelofemural medial

Osso Pele/Bursa Músculo/tendão
Osteoartritepatelofemoral
Bursite pré-patelar Tendinopatia do quadríceps
Tu ósseos Bursite anseriana Tendinopatia patelar
D. de Osgood Schlatter S. iliotibial
S. Sinding LarsenJohansson
Doença de Hoffa Dor referida
S. da patela bipartida Nervo Coluna lombar
Osteocondrite dissecante Neurite do nervo safeno Quadril
Sinóvia Neuroma D. De Legg Calve Perthes
Sinovite vilonodularpigmentada
Retináculo D. discogênica
Plica Instabilidade patelar
Diagnóstico diferencial

Profilaxia:
Manter os músculos da coxa alongados e fortalecidos, principalmente cadeia anteromedial.
Usar sapatos adequados e que tenham um bom apoio para os pés.
Tratamento:
Não há consenso sobre tratamento.
Objetivo:- reduzir a dor
- melhorar alinhamento patelo-femoral e função.
Conservador- Analgesia- Fisioterapia
Cirúrgico: - Reconstrução do ligamento patelofemural medial- Libertação do retináculo lateral- Realinhamento ProximaL- Realinhamento Distal - Maquet (anteriorização da TAT)- Realinhamento Distal – Elmslie-Trillat (medialização da TAT)- Realinhamento Distal – Trocleoplastia- Realinhamento Distal - Patelectomia

PROTOCOLO DE REABILITAÇÃO
instabilidade patelar recorrente (não aguda)
Objectivos
Diminuir instabilidade e sintomas
Fortalecimento muscular QQ (VMO> estruturas
laterais)
Uso de restrictores passivos (taping, ligas
neoprene, ortótese tipo Palumbo) para aumento da
estabilização durante a transição
Reforçar a estabilidade patelar por estabilização
dinâmica ou mecanismos passivos
Exercicios:
Evitar actividades exacerbantes/precipitantes
Descanso, gelo, elevação do membro
Uso de auxiliares se necessário
AINE´s se não Cind, não injecção CCT
Agentes físicos para modulação da dor, diminuição do
edema
EENM
Exercios VMO (leg press, lateral step-up, adducção da
anca, Isometria QQ) e Biofeedback do VMO para
fortalecimento muscular
Restauração da flexibilidade gradual para défices notados (
Banda iliotibial, QQ, ISQ, Gémeos, evitar mobilização do
retináculo medial)
Restabelecimento da propriocepção do joelho
Condicionamento: Aqua aerobic, deep pool running,
swimming, evitar Cycling nas fases iniciais
Ortóteses para posição subtalar neutra para controlo
pronação pé, > ângulo Q e correcção de dismetria

Sindromes de pressão excessiva patelar (GPPS vs ELPS)
Diferenciação: mobilidade patelar (GPPS- restrição medial e lateral; ELPS restricção
apenas no retináculo lateral)
Programas de reabilitação ELPS:
Estiramento do retináculo lateral (baixas cargas e longa duração)
Medialização da patela com deslizamentos e declives
Tapping para corrirgir a báscula, medializando a patela
Estiramentos musculotendinosos: ISQ, QQ, Banda iliotibial
FM QQ, recrutamento selectivo do VMO
Crioterapia, Galvanização alta voltagem, AINE´s – sinovite, inflamação
Programas de reabilitação GPPS:
Semelhante com algumas pequenas diferenças: restabelecimento da
mobilidade patelar (precedida de turbilhão e US) em todos os planos antes
da iniciação de qq intervenção para diminuir inflamação e degeneração da
cartilagem – deslizamento mantido entre 2´- 12´ Estiramento
musculotendinoso: ISQ, QQ, banda iliotibial
Movimentação do J para manter a mobilidade dos tecidos moles, muitas
vezes ao dia
Contracção isométrica QQ, straight legs raises, 40-degree mini-squats
Bicicleta, agachamento e flexão profunda do J evitados até restauração da
mobilidade patelar
Não usado taping ou ligadura de neoprene por comprimir a patela



Luxação da patela – 1º episódio
Maioria trauma indirecto:
J valgo, flectido
Femur rodado internamente sobre tibia rodada externamente
Redução com extensão do J
Maioria com problemas de mau alinhamento subjacente (freq. recorrência)
Frequente em ginastas, jogadores de futebol e hockey em gelo, maior risco mulheres 10-17 anos
Patela raramente luxada na face inicial, dor na interlinha interna, interrogatório ++++
Avaliação: exame da patela, Rx axial (luxação/mau alinhamento grosseiro e fractura, subestima lesões na superficies artcilar, apenas 50% de lesões osteocondrais soltas) e RNM
Lesões associadas : Fissura/Rotura do LFPM, lesões condrais/osteocondrais côndilo femural lateral, lesões condrais/osteocondrais faceta medial da patela
Seguir por 2-5 anos: risco post. instabilidade : 17 % no 1º episódio, 49% luxação recorrente
Cx: lesões intra-articulares, lesões osteoarticular grandes, outras lesões associadas reconstrução do LFPM, libertação lateral, excisão ou fixação interna do fragmento ósseo




Instabilidade crónica
Tratar a dor, instabilidade e alinhamento conforme necessário
Mau alinhamento patelofemural :
Mau alinhamento da patela (instabilidade patelar
potencial): a maioria responde a métodos de tratamento
conservador
Resultados a longo prazo com abordagem conservadora de
instabilidade da patela (instabilidade patelar objectiva):
maus – taxas de insucesso tão altas como 50 %
Indicações para cirúrgia – factores de instabilidade :
Factores 1ª: displasia troclear, aumento do ângulo Q- TA-
GT, patela alta com QQ curto, Báscula patelar
Factores 2ª:Genu valgum, anteversão femoral, laxidez
ligamentar (recurvatum, hiper-rotação FT), mulher






Patela alta:
Favorece recurvato e encurtamento do QQ
Uma patela muito alta encaixa-se muito
tarde na tróclea em flexão
Cx: distalização da TAT

Genu valgum:
Osteotomia base femur (adulto)
“Travagem” do crescimento por
grampeamento fisário e
hemiepifisiodese (adolescente)

Excesso anteversão do fémur (estrabismo
rotuliano):
Osteotomia de rotação
Anteversão fémur + genu valgum:
osteotomia da base de varização + rotação




Sindromes de sobrecarga/fadiga do Joelho:
Jumper Knee /Joelho de “saltador “
Envolvem o mecanismo extensor
Tendinite patelar, mais comum, tipicamente
dor no pólo inf. da patela.
Nos adolescentes aparece como forma de
apofisite na TAT (Osgood-Schlatter) ou pólo
inf da patela (Sinding-Larsen-Johanson)
Freq: Jogadores basquetebol, voleibol,
atletismo.
Fisiopatologia: Microtraumas (fenómeno
de overload, atletas com maior força
explosiva) acumulação de lesões. Tipo de
solo.
Dor insidiosa ant (corrida e salto), que
cessa com repouso, rigidez pós-prática, dor à
palpação e ao estiramento e contracção
resistida
Fase 1 e 2 respondem ao tx
conservador,
Fase 3 com resposta mais variável ao
tx conservador
Cx: Fase 1,2,3 que não respondem
ao tx conservador por 3 a 6 meses e
nos com envolvimento em fase 4


Sindromes de sobrecarga/fadiga do
Joelho:
Sindrome de fricção da banda iliotibial
Banda iliotibial: tecido fibroso fino na
face lateral da coxa com inserção no
tubérculo de Gerdy na tibia proximal
(anterolateral), extensão para o biceps
femural e retináculo lateral
Mov extensãoflexão: banda passa de
posição ant ao epicóndilo lateral para uma
posição post. (transição aos 30º)
Corrida (mov repetitivos de
flexão/extensão) fricção da banda na
mobilidade sobre o epicôndilo com
inflamação da bursa e tecidos moles periart.
Dor e tensão na face lateral J, dor tipo
queimadura durante as actividades.
Melhoria com repouso
Ex. Obj.: Dor à palpação epicôndilo lateral
e tubérculo de Gerdy e durante a flexão do
Joelho
Factores predisponentes: inexperiência,
aumento da distância da corrida, corrida em
pista, dismetria Minf, hiperpronação do pé,
corrida repetitiva numa direcção numa
superficie campal


LLI LLE
PopTSM
LT
PA
MI
ME
LMF
Fibrocartilagens semilunares /Concordância articular
Faces: superior, inferior, periférica (aderente cápsula)
Apresentam capacidade de mobilidade e deformabilidade
Menisco externo – “O” (+ pequeno e + móvel; < risco
lesão)
1. O tendão do músculo popliteo separa o menisco externo do LLE que
envia uma expansão fibrosa à margem post do ME (PAPE)
2. Fibras do LCP fixam-se no corno posterior do menisco externo para
formar o ligamento menisco-femoral posterior
Menisco interno – “C”
1. Adere á face profunda do LLI.
2. O tendão do semimembranoso envia uma expansão fibrosa à
margem posterior do menisco interno (PAPI)
3. Fibras do LCA fixam-se no corno anterior do menisco interno.

Funções: Reduzem a fricção durante os movimentos e auxiliam os ligamentos e
cápsula na prevenção da hiperextensão (direcção dos movimentos dos côndilos femorais)
Aumentam a congruência articular com melhoria na distribuição de peso e aumentam a área de contacto entre os côndilos. Aprofundam superfície articular pratos tibiais;
Absorção de impactos/choque compressivos (ausência <=> artrose), com transmissão da carga/stress sobre a cartilagem articular para a periferia e diminuindo o desgaste articular por diminuição das pressões de contacto(+flexão: 85%carga). A meniscectomia diminui a absorção do choque em cerca de 20%
Estabilidade articular,
Lubrificação e nutrição condral ao garantir contacto entre superficiesarticulares (difusão liq. sinovial);
Propriocepção

Ponto contacto entre côndilos e glenóides recua na flexão e avança na extensão – meniscos acompanham.
Factores que intervêm no movimentos dos meniscos na flexão/extensão
Factor passivos: côndilos “empurram” os meniscos para a frente
Factores activos
Extensão: intercalados entre as superfícies articulares transmissão de forças de compressão
Flexão: perdem parte do contacto com os côndilos , distensão LL mobilidade em
detrimento da estabilidade
Extensão: tensão das asas menisco-rotulianas (1) e do lig. menisco-femoral (corno posterior do ME) (2) – Antepulsão meniscal
Flexão: expansão do m. semi-membranoso (para o menisco interno, corno ant impulsionado pelo LCAE) (3); expansão do m. poplíteo (para o menisco externo) (5) – Retropulsão meniscal
Retropulsão meniscal desigual: ME recua 2x mais na flexão
Deformação dos meniscos na retropulsão (2 ptos fixos-cornos)-
> deformação do ME (cornos + próximos)
Ambos os meniscos têm maior mobilidade sobre cornos ant
(> incid de fissuras no menisco medial post )

Segue os deslocamentos dos côndilos
Rotação externa – ME: avança; MI: recua
Rotação interna – ME: recua; MI: avança
Os meniscos se deslocam e deformam em volta dos pontos fixos
(inserções dos cornos)
Deslocamentos meniscais passivos – arrastamento pelos
côndilos (principalmente)
Factor activo – tensão da asa menisco-rotuliana
Deslocamentos dos meniscos – Rotação axial

LESÕES MENISCAIS : quando não seguem o deslocamento dos côndilos sobre
os pratos tibiais (cunha) – extensão completa impossível.
Extensão brusca do joelho (cunha entre condilo e glenóide) Rupturas transversais (a) Desinserções do corno anterior (b)
Torção do joelho (movimento de lateralidade
externa + rotação externa)
Fissura longitudinal do menisco (1)
Desinserção capsular total (2)
Fissura complexa (3)
Lesões longitudinais: Menisco em “asa de
cesto” (parte central livre do menisco
levantada na fossa intercodiliana)
1 2 3

Cicatrização: no adulto suprimento sg
limitado aos 6 mm externos/1/3 ext
(plexo perimeniscal capilar) maior
potencial de cicatrização com descida
dramática com progressão para longe
da periferia.
Cicatrização tb influenciada pelo
padrão da fissura : maior potencial de
cicatrização nas fissuras longitudinais
que nas transversais, nas simples que
nas complexas, nas traumáticas que nas
degenerativas









"Always Look on the Bright Side of Life“

Last but not least……