Ana Cristina da Silva Sousa Pé Diabético: Diagnóstico e ... · 1 PÉ DIABÉTICO: DIAGNÓSTICO E...
Transcript of Ana Cristina da Silva Sousa Pé Diabético: Diagnóstico e ... · 1 PÉ DIABÉTICO: DIAGNÓSTICO E...

2012/2013
Ana Cristina da Silva Sousa
Pé Diabético: Diagnóstico e
Tratamento
março, 2013

Mestrado Integrado em Medicina
Área: Angiologia e Cirurgia Vascular
Trabalho efetuado sob a Orientação de:
Professor Doutor Roberto César Augusto Correa da Silva
Roncon de Albuquerque
Trabalho organizado de acordo com as normas da revista:
Revista Portuguesa de Cirurgia Cardio-Torácica e Vascular
Ana Cristina da Silva Sousa
Pé Diabético: Diagnóstico e
Tratamento
março, 2013



1
PÉ DIABÉTICO: DIAGNÓSTICO E TRATAMENTO
Ana C.S. Sousa *, Roberto Roncon de Albuquerque §
Aluna do sexto ano da Faculdade de Medicina da Universidade do Porto *;
Professor Catedrático Jubilado da Faculdade de Medicina da Universidade do Porto §
Correspondência:
Ana Cristina da Silva Sousa
Faculdade de Medicina do Porto
Al. Prof. Hernâni Monteiro 4200 – 319 Porto PORTUGAL
Email: [email protected]
Total de Palavras: 7812

2
PÉ DIABÉTICO: DIAGNÓSTICO E TRATAMENTO
Ana Cristina da Silva Sousa
Resumo
Introdução: A Diabetes Mellitus é uma doença com uma grande prevalência mundial,
parte das suas complicações e hospitalizações devem-se ao pé diabético, sendo
responsável por um vasto número de amputações.
Objetivo: Este trabalho sintetiza a sua epidemiologia e fisiopatologia mas o seu
objetivo principal é o diagnóstico e tratamento do pé diabético.
Métodos: Foi utilizado para pesquisa a Pubmed, com os filtros: escrito em inglês, nos
últimos 10 anos.
Conclusões: Deve-se implementar uma abordagem multidisciplinar, de modo a obter
um diagnóstico correto e precoce para um tratamento eficaz, reduzindo assim as taxas
de amputação e as suas comorbilidades. Serão necessários mais estudos que
demonstrem evidência dos novos métodos no pé neuroisquémico.
Palavras-chave: Pé Diabético, Pé de Charcot, Doença Arterial Obstrutiva Periférica,
Polineuropatia Diabética, Osteomielite.

3
Abstract
Background: Diabetes Mellitus is a disease with a great prevalence worldwide, part of
their complications and hospitalizations are due to the diabetic foot which is responsible
for a vast number of amputations.
Objective: This paper synthesizes the epidemiology and physiopathology, but its main
focus is on the diagnosis and treatment of the diabetic foot.
Methods: Pubmed was used for research, with the filters: written in English, in the last
10 years.
Conclusions: A multidisciplinary approach should be done to obtain an early and
correct diagnosis for an effective treatment, reducing the amputation rate and their
comorbidities. More studies will be necessary to demonstrate evidence for the new
methods in neuroischaemic foot.
Keywords: Diabetic Foot, Charcot Foot, Peripheral Arterial Occlusive Disease,
Diabetic Polineuropathy, Osteomyelitis.

4
Índice
LISTA DE ABREVIATURAS E SIGLAS ...................................................................... 5
1. Introdução.................................................................................................................. 6
2. Epidemiologia ........................................................................................................... 7
3. Fisiopatologia ............................................................................................................ 8
4. Manifestações clínicas /Diagnóstico ....................................................................... 12
4.1 Polineuropatia periférica .................................................................................. 12
4.1.1. Neuroartropatia de Charcot ...................................................................... 14
4.2. Doença Arterial Obstrutiva Periférica ............................................................. 15
4.3. Infeção ............................................................................................................. 19
4.3.1 Osteomielite .............................................................................................. 21
4.3.2 Microbiologia do Pé Diabético ................................................................. 22
5. Tratamento .............................................................................................................. 22
5.1. Erradicação da infeção ..................................................................................... 23
5.2. Revascularização ............................................................................................. 26
5.3. Intervenções não invasivas para otimização da perfusão ................................ 27
5.4. Tratamento da úlcera crónica não infetada ...................................................... 29
5.5. Pé de Charcot ................................................................................................... 30
5.6. Amputação ....................................................................................................... 31
6. Conclusões .............................................................................................................. 32
AGRADECIMENTOS ................................................................................................... 33
BIBLIOGRAFIA ............................................................................................................ 34

5
LISTA DE ABREVIATURAS E SIGLAS
ARM- Angiografia por Ressonância Magnética
ATC- Angiografia por Tomografia Computorizada
DM- Diabetes Mellitus
DAOP- Doença Arterial Obstrutiva Periférica
ITB- Índice Tornozelo-Braço
MRSA - Staphylococcus Aureus Meticilino-resistente
RANK-L - Recetor de Ativação Específico Ligante ao NF-kB
TcPO2- Pressão Transcutânea de Oxigénio

6
1. Introdução
A Diabetes Mellitus (DM) é uma doença multissistémica com complicações
devastadoras a curto e a longo prazo. É considerada uma epidemia mundial, com sérias
consequências a nível socioeconómico e nos sistemas de saúde. A sua prevalência a
nível mundial foi de 5.1% em 2010 e estima-se que alcance os 7.7% em 2030,[1]
aumentando paralelamente com o aumento da obesidade[2]
. Atinge globalmente cerca de
12% das despesas de saúde. Dentro destas, 30% derivam do pé diabético e das suas
complicações. [3]
É responsável por 6.8% da mortalidade global.[4]
O pé diabético é uma identidade que engloba vários quadros clínicos complexos,
incluindo todos os componentes atingidos pela diabetes (vasos, ossos, articulações,
músculos, pele e nervos). Sendo assim, o pé diabético subclassifica-se em duas
principais etiologias: pé neuropático, causado por uma polineuropatia distal que atinge
cerca de 50% da população diabética e o pé neuroisquémico causado por Doença
Arterial Obstrutiva Periférica sobreposta a um pé já neuropático. Dado que a
fisiopatologia, as manifestações clínicas, a epidemiologia e o tratamento tem
abordagens diferentes, é essencial realizar o diagnóstico diferencial entre estas duas
vertentes.
Todos os anos perto de um milhão de diabéticos são amputados, ou seja, a cada
30 segundos algures no mundo ocorre uma amputação pela DM.[5]
A maioria das
amputações (85%) é precedida por úlceras nos pés e estima-se que cerca de 15-25% dos
diabéticos irão desenvolver esta complicação ao longo da sua vida.[6]
A amputação causa alterações devastadoras na qualidade de vida do doente, com
perda de função, disfunção sensitiva do membro e alteração da imagem corporal do
doente, bem como custos individuais e hospitalares.[7]

7
Um doente amputado tem 50% de probabilidade de sofrer uma segunda
amputação e apresenta uma taxa de mortalidade acrescida em 6%.[8]
Estratégias que incluem a prevenção, a educação do doente e dos profissionais
de saúde, um tratamento multidisciplinar das úlceras do pé e um seguimento controlado
podem reduzir as taxas de amputação em 49-85%[9]
.
2. Epidemiologia
O pé diabético ocorre tanto na DM tipo 1 como na DM tipo 2, no entanto cerca
de 90% da população total diabética é composta por DM tipo 2.
Apesar da investigação, do melhor conhecimento da etiopatogenia da doença e
dos esforços para uma melhor prevenção, temos uma prevalência de neuropatia de 23-
42%, de doença vascular de 9-23% e úlceras no pé de 4-10% na população diabética. [10-
12] O risco de desenvolver complicações referentes ao pé diabético (infeção, úlcera,
gangrena) afeta cerca de 15-25% dos diabéticos em toda a sua vida.[10-12]
Um diabético tem um risco acrescido, aproximadamente de 15 vezes, para uma
amputação do membro inferior e depois desta, as taxas de mortalidade (cerca de 50%
passado 5 anos) e amputação contralateral são elevadíssimas.[8, 13]
O pé diabético lidera mundialmente as causas de amputação não traumática e o
risco desta aumenta com a idade, sendo precedida em 85% por uma úlcera no pé. [6]
O risco para desenvolver uma úlcera inicial está aumentado em doentes do sexo
masculino, com mais de 60 anos de idade, DM há mais de 10, um mau controlo
glicémico e com outras complicações da doença (cardiovasculares, renais ou retinianas).
Como seria de esperar, esse risco é também influenciado por fatores socioeconómicos,
ambientais, pelas condições sanitárias e pelo sistema nacional de saúde, tendo taxas de

8
incidência diferentes em todo o mundo, refletindo diferentes taxas de amputação, mais
altas nos nativos Americanos e mais baixas em Espanha. [5]
Em relação à sua etiologia nota-se uma alteração da prevalência nestes últimos
anos com um aumento da incidência do pé neuroisquémico e uma redução do pé
neuropático, prevalecendo o pé neuroisquémico (cerca de 60%).[5]
Estas mudanças
refletem a implementação de equipas multidisciplinares no diagnóstico precoce do pé
diabético, bem como a educação do doente para os fatores de risco e prevenção das
úlceras no pé. [5]
As originadas por um pé neuropático são mais facilmente tratadas e
tendem a aparecer mais precocemente. Importa salientar também o aumento da
esperança média de vida criando-se condições para que as placas ateromatosas se
formem e desenvolvam a clínica de um pé neuroisquémico. Para além da diabetes como
fator de risco para Doença Arterial Obstrutiva Periférica surge um aumento dos
restantes fatores de risco, aumentando assim a prevalência de um pé neuroisquémico em
diabéticos. [5]
Em países subdesenvolvidos a maioria das úlceras são provavelmente de origem
neuropática.[14]
Em Portugal, estima-se que a prevalência da DM ronde os 12.4%. Em 2010
foram internados cerca de 1834 doentes por pé diabético e realizadas 1622 amputações,
notando-se um decréscimo destas face aos outros anos, provavelmente por um aumento
das consultas multidisciplinares. [15]
3. Fisiopatologia
Isquemia, neuropatia e infeção são os três componentes que lideram as
complicações do pé diabético e frequentemente ocorrem em conjunto como uma tríade
etiológica.

9
Polineuropatia periférica
A polineuropatia periférica (sensitiva, motora, autonómica) deriva da
degenerescência dos axónios. Esta inicia-se pela sua porção terminal e é facilitada pelo
tamanho destes, atingindo mais frequentemente os membros inferiores bilateralmente,
predominando nos pés.
A sua patogénese ainda não é completamente conhecida. As possíveis
explicações têm como base teorias sobre alterações nos vasa vasorum ou anormalidades
do metabolismo. A teoria vascular relata o espessamento dos vasos nutritivos do nervo,
que com o tempo ocluem levando a isquemia destes. [12]
As hiperglicemias sustentadas
no tempo têm um papel patogénico central originando disfunções bioquímicas e
interações metabólicas tanto ao nível das fibras somáticas como autonómicas. [16]
O
atingimento das fibras nervosas não se dá simultaneamente, primeiro são atingidas as
fibras autonómicas, seguidas das fibras sensitivas e posteriormente motoras.
Com o atingimento das fibras amielínicas simpáticas, vamos ter um pé seco pela
perda das funções das glândulas sudoríparas. Esta disfunção simpática tem também
como consequência uma abertura dos shunts arteriovenosos que vai levar a uma
hiperperfusão da região profunda do pé por desvio do sangue da epiderme para a derme,
originando uma diminuição da perfusão tecidual na primeira. Existe também uma
disfunção dos esfíncteres pré-capilares com perdas para o interstício e pooling venoso,
apresentando-se assim um pé com pulsos amplos, quente, com hiperemia, edema e
turgência venosa, no entanto como já referenciado, com uma baixa perfusão tecidual
cutânea. [6, 17, 18]
.Todas estas alterações no sistema simpático levam a uma pele plantar
seca e friável com atrofia do tecido celular subcutâneo, que tem como função a
dispersão de funções, acarretando uma maior suscetibilidade para fissuras sendo estas
portas de entrada para agentes patogénicos. [12]

10
A inibição do sistema simpático origina também uma calcificação da camada
muscular média das artérias do pé, fenómeno típico do pé neuropático.[19]
Esta
característica está presente em cerca de 90% dos casos de Pé de Charcot e pensa-se que
está relacionada com a ativação de osteoclastos por um aumento do seu recetor de
ativação RANK-L, o que vai causar um excesso de reabsorção óssea e calcificação da
camada média das artérias, tornando estas rígidas mas sem comprometimento do fluxo,
pois o lúmen tem o mesmo diâmetro. [19, 20]
A hiperperfusão profunda do pé conduz a uma diminuição da massa óssea
cortical e trabecular pelo fluxo de sangue arterial acelerado nos canais de Havers e de
Volkmann que predispõe a fraturas, representando assim um papel importante na
etiologia do Pé de Charcot. Todavia, a hipervascularização dá ao osso do pé neuropático
um comportamento muito positivo perante uma infeção, permitindo respostas rápidas ao
tratamento. Este é o único item conhecido em que o doente tem vantagem sobre um
indivíduo normal. [21]
Relativamente às fibras mielínicas sensitivas a DM atinge primeiro as fibras da
temperatura e da dor, origina algias espontâneas, perda de sensibilidade e pode mesmo
chegar a anestesia total do pé, aumentando assim o risco de lesões relacionadas com a
pressão ou traumas mínimos, que como não são sentidos pelo doente evoluem para uma
úlcera e à posteriori todo o conjunto de complicações que daí advém se não tratada. [6,
12, 22]
O comprometimento das fibras motoras longas leva a que não só sejam afetados
os músculos intrínsecos do pé mas também da perna, alterando assim a biomecânica e
gradualmente a anatomia do pé devido a uma instabilidade postural e também a uma
incoordenação motora causada por perda das fibras propriocetivas dos membros
inferiores.[23]
Os dedos dos pés ficam deformados em garra plantar e em garra dorsal.[24]

11
Pode-se observar concomitantemente um encurtamento do tendão de Aquiles, este
ocorre devido a uma perda de elasticidade dos músculos do compartimento posterior da
coxa causada pela perda de ação dos músculos do compartimento anterior, criando-se
assim uma limitação da dorsiflexão, que com a marcha contribui para a patogénese de
úlceras e Pé de Charcot. [6, 22, 24]
Doença Vascular Obstrutiva Periférica
A Doença Vascular Obstrutiva Periférica (DAOP) e a neuropatia estão
frequentemente presentes no mesmo indivíduo. [25]
A patofisiologia básica da aterosclerose é igual à que ocorre em outros locais e
em doentes não diabéticos. [25]
Aplica-se também os mesmos fatores de risco que
incluem o tabaco, a hipertensão, a dislipidemia, uma fibrinólise anormal e uma
disfunção da agregação plaquetária. Embora alguns destes fatores sejam mais
prevalentes em diabéticos, ainda não está completamente elucidado a razão desta
patologia estar mais presente nesta população.[13, 17]
A aterosclerose no diabético é mais
intensa e mais difusa, ao contrário dos doentes não diabéticos que tendem a apresentar
lesões focais e proximais nos membros inferiores.[26]
Tem características específicas,
nomeadamente: o facto de ser tão frequente na mulher como no homem, sempre
bilateral e de progressão distal, com maior atingimento das artérias femorais profundas
e infrageniculares. [27]
Um ponto importante a reter é que a maioria dos doentes não irá ter
sintomatologia de claudicação intermitente ou dor em repouso, pois temos
concomitantemente presente a neuropatia diabética que provoca uma atenuação dos
sintomas da DAOP [5, 6, 26, 28]
contribuindo para um maior desenvolvimento de úlceras,
infeção, grangrena e amputação.[2, 5]

12
4. Manifestações clínicas /Diagnóstico
A complexa etiologia do pé diabético exige que o médico elabore uma história
clínica minuciosa e um exame objetivo rigoroso e detalhado, sendo este o meio de
diagnóstico mais crítico e importante.
4.1 Polineuropatia periférica
O pé neuropático está presente tanto na Diabetes Mellitus tipo 1 como na
Diabetes Mellitus tipo 2 e torna-se mais prevalente com o aumento da idade e duração
da doença. [13]
Os sintomas tendem a ser intermitentes e de carácter similar mas com menos
intensidade que uma neuropatia dolorosa. Uma neuropatia sensorial aguda é rara,
normalmente ocorre após uma instabilidade metabólica, com um mau controlo
glicémico e é caracterizada por sintomas dolorosos mas com poucos sinais clínicos.
Como numa neuropatia dolorosa aguda, os sintomas dolorosos numa polineuropatia
diabética crónica são mais pronunciados à noite, podendo ocorrer disestesias, alodínia,
câimbras, mas também sintomas negativos como sensação de dormência e ausência de
sensibilidade.[11, 16, 29]
A instabilidade postural é cada vez mais considerada como uma manifestação de
polineuropatia, devido a uma perda da proprioceção e uma função sensorial muscular
anormal que resulta em traumas minor repetitivos ou quedas. Esta instabilidade pode ter
como complicação tardia o Pé de Charcot.[23, 30-32]
Ao exame físico observa-se uma perda sensorial em distribuição de meia. Em
casos mais graves pode-se estender acima dos tornozelos e atingir também as mãos
(meia-luva). O reflexo aquiliano está normalmente ausente e o reflexo rotuliano pode
estar ou não ausente.[6, 13]
A fraqueza muscular não é comum e qualquer sinal motor
mais pronunciado deve-se suspeitar de outro tipo de etiologia, principalmente se

13
assimétrica. Em casos graves, por perda da proprioceção podemos ter um sinal de
Romberg positivo. [6, 13]
Como sinais da disfunção simpática observa-se uma pele quente e seca (na
ausência de DAOP), com pulsos arteriais presentes e amplos bilateralmente e a presença
de calos sobre áreas de pressão.[6, 9, 11, 13]
Os pés ficam deformados, normalmente em pé cavo, com dedos em garra e
originam-se novos pontos de pressão na ponta dos dedos e nas cabeças proeminentes
dos metatarsianos com espessamento da pele e formação de calos que aumenta ainda
mais a carga anómala nestas localizações seguindo-se a formação de uma hemorragia
subcutânea e por fim ulceração.[29, 33, 34]
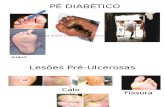
A ulceração crónica ocorre mais frequentemente no antepé plantar e é derivada,
como já referido, de hiperpressões sistemáticas geradas na marcha. Apresenta-se com
bordos altos, em forma de cratera por uma proliferação exagerada do epitélio e da
camada córnea, que face a este aspeto é denominada úlcera calosa. [9, 34-36]
O diagnóstico da polineuropatia diabética é clínico. A todos os doentes
diabéticos deve-se determinar a perda de sensibilidade plantar à pressão, utilizando um
monofilamento de 5,07mm de Semmes-Weinstein. Este exerce uma pressão de 10g em
diferentes dermátomos, devendo-se aplicar o monofilamento perpendicular à pele sã,
com pressão suficiente para dobrar durante um tempo máximo de dois segundos. [9, 12, 13]
O doente deverá manter os olhos fechados e indicar se sente ou não a pressão exercida.
O teste correto é efetuado em pelo menos 3 pontos e para resultados mais rigorosos o
médico deve alternar entre toques reais e irreais. Considera-se que existe sensação
protetora se, para cada local, duas das três respostas forem corretas. [9, 12, 13]
Num estudo
múltiplo prospetivo, este instrumento identificou doentes em risco de ulceração com
uma sensibilidade entre 61 a 91% e especificidade de 34% a 86%.[37]

14
A sensibilidade vibratória pode ser avaliada com um diapasão de 128 Hz e a
sensibilidade táctil com algodão, embora estas avaliações sejam menos preditivas do
risco de ulceração a que o doente está submetido. [9, 12, 13]
Eletromiografias ou estudos de avaliação da condução nervosa não são
necessários. [9, 12, 13]
4.1.1. Neuroartropatia de Charcot
O Pé de Charcot é uma deformidade resultante do trauma repetitivo pela marcha
sobre os ossos e articulações num pé insensível. É uma artropatia aguda, com destruição
osteoarticular, para a qual é importante um alto índice de suspeição clínica e uma
intervenção precoce devido à sua capacidade de originar repentinamente uma
deformidade irreversível. [38-41]
Na fase ativa é caracterizada por um eritema unilateral e edema. O pé afetado
está mais quente cerca de 2ºC que o pé contralateral e esta diferença poderá chegar aos
10ºC. Os pulsos arteriais são geralmente amplos. Pode mimetizar uma trombose venosa
profunda ou uma gota aguda que devem ser descartadas através de um Ecodoppler e
pelo doseamento do ácido úrico, respetivamente.[13, 41, 42]
A fase aguda pode ser subdividida numa fase precoce e numa fase mais avançada,
conforme as características radiológicas. Os doentes podem apresentar-se com uma
radiografia normal ou então com deformidades e alterações de uma Neuroartopatia de
Charcot. Uma radiografia normal não exclui o diagnóstico e é importante prosseguir a
avaliação com outros métodos imagiológicos.[41, 42]
A cintigrafia óssea com Tecnécio
pode detetar inicialmente uma evidência precoce de lesão óssea mostrando um uptake
aumentado focal. [13, 41, 42]
A ressonância magnética pode descrever mais detalhadamente
a lesão óssea, num estadio inicial observa-se um edema da medula óssea subcondral

15
com ou sem microfratura. [13, 41, 42]
O diagnóstico diferencial com osteomielite, se houver
alta suspeição desta, é extremamente difícil. [41, 42]
As radiografias iniciais vão revelar calcificações na camada média das artérias
do pé em cerca de 70-90% dos casos.[41]
Numa fase crónica, o pé já não está quente ou hiperémico, embora possa estar
edemaciado. A parte média do pé é a mais comummente afetada, ocorre uma
diminuição do arco plantar e um equinismo do pé causado pelo encurtamento do tendão
de Aquiles que origina novas proeminências ósseas com maior hiperpressão e
probabilidade de ulceração e amputação. [41, 42]
4.2. Doença Arterial Obstrutiva Periférica
A DAOP nos diabéticos é multisegmentar, tipicamente infrapoplítea e
pobremente colateralizada. [43-45]
A apresentação clínica da DAOP engloba a claudicação intermitente, a dor em
repouso e a ulceração com ou sem gangrena. Os doentes diabéticos podem manifestar
estes sintomas típicos, mas mais frequentemente apresentam-se com uma úlcera com
insucesso de cicatrização ou com dor num local caloso, num ponto de pressão ou noutra
proeminência óssea.[12, 44]
Devido à presença simultânea de polineuropatia diabética, sendo rara a presença
de um pé isquémico puro (10%), o diabético não terá muitas das vezes antecedentes de
claudicação intermitente, fase em que a doença teria ainda uma evolução favorável. [12,
28, 35] Consequentemente, os doentes diabéticos com DAOP estão em maior risco de
desenvolver isquemia crítica.
A úlcera isquémica tem localização diferente de uma úlcera neuropática
localizando-se mais frequentemente nas margens do pé incluindo as extremidades do

16
dedo e calcanhar. A pele do dorso está mais suscetível, pois é menos irrigada que a pele
plantar. Estas úlceras normalmente estão associadas a um evento desencadeador como
um trauma perfurante ou uso de calçado inadequado, normalmente são dolorosas ao
contrário de uma úlcera neuropática. [12, 28, 35]
Ao exame físico, deve-se ter em conta os sinais de diminuição da perfusão
arterial: unhas quebradiças, perda de pilosidade, cianose, aumento do tempo de
preenchimento capilar, pele fria e pálida, atrofia cutânea e muscular.[17, 34]
O pé deve ser
avaliado em elevação, com o doente em decúbito dorsal e posteriormente com o
membro pendente. Palidez quando o membro está elevado e rubor com a dependência
deste sugerem uma isquemia grave, contudo a ausência destes sinais não a excluem. [46]
A avaliação dos pulsos arteriais dos membros inferiores deve ser sempre
incluída num exame físico ao diabético. Sendo assim, deve-se palpar de forma
sistemática os pulsos femorais, poplíteos, tibiais posteriores e pediosos, avaliando as
suas características bilateralmente. [29, 46]
Os pulsos podem estar presentes apesar de uma
isquemia significativa e ausência destes não nos dá informações em relação à gravidade
do défice de perfusão. [29, 46]
Não obstante, todos os doentes com uma úlcera no pé
devem realizar uma avaliação mais objetiva. A análise por Doppler portátil dos fluxos
das artérias tibial posterior e pediosa dorsal pode ser um indicador de DAOP grave, se o
fluxo for ausente ou monofásico.[6, 29]
O Índice Tornozelo-Braço (ITB) deve ser obtido através da medição da pressão
arterial sistólica de ambas as artérias braquiais e de ambas as artérias tibiais posteriores
e pediosas dorsais, usando o Doppler portátil e o esfigmomanómetro. Deve-se
considerar os valores mais altos medidos.[47]
As artérias do doente diabético podem
estar calcificadas, resultando em artérias parcialmente compressíveis ou
incompressíveis o que causa uma pseudo-hipertensão, com um desvio acima da

17
verdadeira tensão arterial sistólica. Um ITB>1.3 indica a presença de artérias
incompressíveis, um achado que está presente em cerca de 33% dos doentes diabéticos
com ulceração.[10]
Este valor de índice não nos permite uma avaliação precisa da
gravidade da isquemia mas está associado a uma taxa mais elevada de eventos
cardiovasculares e um ITB alto geralmente oculta uma DAOP. [48, 49]
Uma calcificação
mais ténue pode resultar em índices normais (0.9-1.3), apesar de uma DAOP
clinicamente significativa. Um ITB<0.9 é muito sugestivo de DAOP.
As medições das pressões do pé são provavelmente mais fiáveis na avaliação da
circulação da porção distal do pé diabético, pois as artérias digitais estão menos
frequentemente afetadas pela calcificação. Pressões inferiores a 55mmHg ou um Índice
Dedo-Braço inferior a 0.7 sugere vigorosamente uma DAOP.[10]
Assim para que o diagnóstico de DAOP seja estabelecido, é necessário
evidenciar o grau de gravidade do défice de perfusão. Um ITB inferior a 0.6 ou pressão
absoluta do tornozelo inferior a 70-80 mmHg indica uma isquemia significativa, com
baixa probabilidade de cicatrização da lesão ulcerada. Infelizmente níveis de ITB acima
de 0.6-0.7 têm pouca informação nesse campo, sendo necessário outros métodos de
avaliação, como a pressão no dedo e a pressão transcutânea de Oxigénio (TcPO2). [[6, 29,
46] A ulceração no pé diabético cicatriza normalmente com pressões de dedo> 55 mmHg
e com TcPO2> 50 mmHg. Enquanto que pressões de dedo e TcPO2 inferiores a 30
mmHg evidenciam uma baixa probabilidade de resolução. Contudo, a presença de
edema e infeção pode baixar os níveis de TcPO2 e esta medição pode ter uma grande
variabilidade.[50]
Sendo assim, em doentes diabéticos com úlcera do pé, deve-se tentar
diagnosticar e localizar com precisão a DAOP.
Nos doentes sem sinais clínicos de isquemia, com fluxo arterial adequado
medido pelos testes anteriormente descritos ou com uma DAOP moderada pode-se

18
esperar 4-6 semanas com um tratamento ótimo à lesão aguardando que ocorra
cicatrização.[51, 52]
Se a resposta prevista à cicatrização é baixa ou se a lesão progride, a
perfusão deve ser reavaliada e um exame imagiológico não invasivo ou angiografia
devem ser considerados.
Relativamente aos meios imagiológicos, podem-se utilizar o Ecodoppler com
codificação de cor, Angioressonância (ARM), AngioTAC (ATC) ou Angiografia digital
por subtração, sendo importantes para estabelecer o diagnóstico e o tratamento
adequado.
Um estudo de revisão comparou ARM, ATC, e Ecodoppler com codificação de
cor. A ARM tem uma sensibilidade média de 94% e especificidade média de 99%.[53]
A
ATC tem uma sensibilidade média de 97% e especificidade de 99%.[53]
O Ecodoppler
tem uma sensibilidade média de 90% e uma especificidade média de 99%. A acuidade
destas diferentes técnicas foi semelhante em detetar estenoses ≥ 50% acima ou abaixo
do joelho. [53]
A angiografia digital de subtração intra-arterial é o gold-standard pela sua alta
resolução espacial e tem como vantagem a capacidade de realização de tratamento
endovascular no mesmo procedimento. As suas maiores desvantagens são a punção
arterial com o risco de complicações locais, por exemplo o hematoma, reações alérgicas
e o desenvolvimento de uma nefropatia induzida por contraste, particularmente em
pacientes com doença renal pré-existente ou insuficiência cardíaca. Esta nefropatia pode
ser prevenida com hidratação intravenosa antes do procedimento. [54, 55]
A adição de N-
acetilcisteína não foi significativamente comprovada.[56]
Dados estes riscos, deve-se
ponderar a sua realização somente quando a decisão de revascularização for tomada.

19
4.3. Infeção
Qualquer infeção num pé diabético é potencialmente grave, raramente é a causa
direta de uma úlcera mas está relacionada de forma inequívoca com a probabilidade de
amputação, especialmente quando associada a outras comorbilidades como a DAOP. [10,
57] Uma infeção do pé diabético pode ser a causa imediata de amputação em 25-50%
dos doentes diabéticos.[8, 58]
Os fatores de risco são a presença de uma úlcera com mais
de 30 dias, uma úlcera recorrente, uma úlcera de origem traumática, uma lesão
penetrante até ao osso e a coexistência de DAOP. [59]
As infeções mais profundas
podem manifestar-se como osteomielite ou infeções dos tecidos moles que se propagam
ao longo dos tendões no pé comprometido. [6]
A polineuropatia periférica diabética tem um papel fulcral primordial nas
infeções, pois a pele está seca, com gretas e fissuras e juntamente com as deformações
do pé vão permitir a formação de úlceras. Origina-se assim portas de entrada para
agentes patogénicos, podendo evoluir posteriormente para uma invasão mais profunda
dado que o doente com perda de sensibilidade não se apercebe desta evolução.[6, 60]
A
disfunção dos mecanismos de defesa pela hiperglicemia e uma insuficiência vascular
facilitam ainda mais a progressão.[60]
Os sinais inflamatórios típicos de uma infeção na maioria dos doentes diabéticos
estão ausentes ou diminuídos, entre eles: o eritema, o rubor e a sensibilidade dolorosa.[6,
12, 60] Normalmente, não estão presentes as manifestações sistémicas de infeção
incluindo a febre, os arrepios, a taquicardia ou a leucocitose e quando estão deve-se
suspeitar de uma infeção profunda grave. [60]
Uma hiperglicemia não explicada obriga a
uma pesquisa rigorosa de uma infeção, pois pode ser o único sinal desta.[12, 60]
O diagnóstico de uma infeção é essencialmente clínico. Ao exame físico, deve-se
procurar possíveis portas de entrada, exercer uma cuidadosa palpação do pé à procura

20
de áreas sensíveis ou flutuantes que possam indicar a presença de um abcesso nos
planos profundos. [12]
Todas as úlceras devem ser inspecionadas e as suas características
devem ser descritas, nomeadamente: a largura, a profundidade, a coloração, a
consistência da drenagem e o caráter da base. Se esta tiver uma escara superficial a
encerrá-la, deve-se retirar para pesquisa de potenciais abcessos.[12]
Um pé edemaciado com uma lesão ulcerada crónica ou dedos edemaciados e
ruborizados devem ser sempre suspeita de uma infeção profunda dos tecidos
subcutâneos. [58, 59]
O sinal mais comum de infeção é uma úlcera com um aumento da
taxa de exsudação.[61]
As infeções e as úlceras devem ser classificadas apropriadamente de modo a
definir a estratégia terapêutica e qual o prognóstico para o doente. Existem alguns
sistemas de classificação, no entanto, não há nenhum que seja o gold-standard.
Por exemplo, a classificação de Wegener, classifica as lesões de um grau 0
(lesão fechada pré-ulcerativa, pode ter deformação ou celulite) a um grau 5 que
corresponde a uma gangrena total do pé.[62]
No entanto, esta classificação não distingue
a etiologia e só permite detetar estados graves de DAOP.[63]
O Sistema da Universidade
do Texas também utiliza uma graduação progressiva (0-3) relativamente à profundidade
da lesão e tem em conta a presença de infeção e/ou isquemia.[63]
Ambas as
classificações não valorizam a gravidade da lesão sendo assim, a Sociedade Americana
de Doenças Infeciosas elaborou um sistema simples e válido, que categoriza as lesões
em quatro estadios: não infetadas, ligeiramente infetadas, moderadas ou graves.
Aparentemente é uma ferramenta útil e fiável de modo a avaliar o prognóstico clínico e
a necessidade de hospitalização e amputação.[58, 64]
Dessa forma, o reconhecimento rápido da área afetada e a sua avaliação
previnem a progressão e facilitam o tratamento desta.

21
4.3.1 Osteomielite
A osteomielite normalmente apresenta-se juntamente com a ulceração e a
infeção de tecidos moles, atingindo o osso adjacente. Tem como fatores de risco no
contexto de um pé diabético: história prévia de úlceras podológicas, recorrência de
lesões múltiplas no pé e penetração de lesão até ao tecido ósseo. [59]
A infeção óssea
ocorre por contato direto (extensão da lesão cutânea) e não por via hematológica e pode
complicar até 20% das úlceras, aumenta a refratoriedade ao antibiótico e aumenta o
risco de amputações major e minor do membro inferior (50 a 150 vezes).[65]
O diagnóstico desta complicação é um desafio e deve-se basear na história
clínica, no exame objetivo e na imagiologia.
O teste “probe-to-bone”, com uma pinça ou estilete para delimitar a
profundidade e envolvimento ósseo da lesão, é usado comummente como teste inicial,
no entanto, não nos dá um diagnóstico definitivo apenas aumenta ou diminui a
probabilidade do diagnóstico conforme for positivo ou negativo respetivamente.[65]
A radiografia é importante para a avaliação inicial de uma suspeita de
osteomielite contudo, os achados radiográficos podem demorar várias semanas até se
tornarem evidentes. Sendo estes, a hipodensidade óssea, reação perióssea e osteólise na
radiografia.[6, 60]
A RM é o teste mais sensível e específico para a avaliação de uma osteomielite
aguda, com evidência de um edema da medula óssea anormal passado cerca de 3 a 5
dias do início da infeção. É a melhor técnica de imagem para avaliar a destruição
cortical característica da osteomielite, bem como a presença de abcessos e de trajetos
fistulosos com o uso acessório de contraste (gadolínio).[66]
As cintigrafias ósseas podem
ser benéficas em distinguir infeções agudas ou crónicas e distinguir uma osteoartropatia
de Charcot de uma osteomielite. [66]

22
O gold-standard para diagnóstico de uma osteomielite é a biópsia óssea, no
entanto, só deve ser realizada se após os métodos imagiológicos subsistirem dúvidas. [65]
Os resultados laboratoriais também aumentam a probabilidade diagnóstica bem
como permitem avaliar a resposta ao tratamento. [67, 68]
4.3.2 Microbiologia do Pé Diabético
Os agentes patogénicos responsáveis pela infeção são detetados com maior
precisão na profundidade da lesão e após um desbridamento superficial. As amostras
devem ser colhidas na base e não nos bordos e em profundidade, para que a amostra não
esteja contaminada com as bactérias comensais da pele.[60, 69]
Os organismos mais comummente isolados são o Staphylococcus aureus,
Staphylococcus epidermidis e o Streptoccus sp. Entre os anaeróbios o
Peptostreptococcus magnus e Bacterioides fragilis.[60]
No entanto, também estão
presentes, em cerca de 50% das infeções profundas, bactérias Gram-Negativas, como a
Pseudomona Aeruginosa. Sendo assim, a maioria das infeções no pé diabético são
polimicrobianas.[60, 69]
Importa salientar o aumento da incidência de Staphylococcus
Aureus Meticilino-Resistentes (MRSA) em doentes hospitalizados com infeção do pé
diabético, que se localiza entre os 15-30% dependendo da área geográfica.[70]
5. Tratamento
O tratamento de um pé diabético deve ser multifatorial.[71]
Deve-se proceder a
um controlo metabólico rígido, de modo a evitar a extensão de complicações. O nível de
glicemia pode ser difícil de controlar devido à infeção. Se o paciente estiver medicado
com antidiabéticos orais, uma mudança temporária para insulina pode ser necessária
para um melhor controlo.[71]
Níveis altos de glicemia estão associados a um menor
sucesso terapêutico na infeção, pior prognóstico cirúrgico e a um aumento na

23
morbimortalidade.[71]
Sendo assim, são desejáveis níveis de HBA1c<7.0-7.5. Também
se deve controlar o nível de LDL (idealmente menor que 100 mg/dl) e manter uma
tensão arterial inferior a 130/80 mmHg.[71]
Todos os doentes devem ser medicados com
antiagregantes plaquetários e estatinas (exceto se alguma contraindicação). Recomenda-
se a prática de exercício físico e a cessação tabágica.[71]
Para além do controlo estreito da glicemia, se o doente diabético somente tiver
sintomas neuropáticos dolorosos foi proposto como tratamento de primeira linha a
duloxetina ou a pré-gabalina.[72]
Se a dor continuar incontrolável pode-se optar pela
combinação de ambos ou adicionar analgésicos mais potentes como o caso dos opioides
(tramadol).[72]
A existência de uma história de doença cardíaca, uma idade avançada ou
outras medicações concomitantes como diuréticos ou anti-hipertensores, são
contraindicações relativas para a prescrição da primeira linha terapêutica. Em doentes
com doença hepática, a duloxetina deve ser evitada e em pacientes com edema não deve
ser prescrito nem a duloxetina nem a pré-gabalina. [72]
Em relação às ulceras no pé diabético, o primeiro princípio é tratar qualquer tipo
de infeção, o segundo é estabelecer se temos isquemia que possa ser tratada com
revascularização, o terceiro é manter o mínimo de forças aplicadas à zona ulcerada e o
quarto é melhorar as condições da ferida ou úlcera, como aplicações de preparações
tópicas, remoção de calos, etc.
5.1. Erradicação da infeção
A terapêutica antibiótica é necessária para todas as feridas infetadas, mas não é
benéfica para as úlceras não infetadas e é insuficiente sem um cuidado apropriado da
lesão. [13]

24
Como anteriormente referido, os agentes patogénicos frequentemente isolados
são cocos gram positivos, contudo outros microrganismos podem estar presentes e a
infeção deve ser considerada polimicrobiana. Sendo assim, deve-se iniciar uma
terapêutica de forma empírica, com antibióticos de largo espetro (em monoterapia ou
associação). [35, 73]
Se a infeção for leve a moderada, normalmente responde a antibióticos seletivos
para coccos gram positivos aeróbicos em doentes que não receberam antibioterapia
prévia. A administração é por via oral, como por exemplo, Amoxiciclina/ Ácido
Clavulânico, Cefalosporinas de 2ª ou 3ª geração ou Imipenem. Nas úlceras crónicas,
arrastadas ou com dificuldades em resolução, moderadas a graves é aconselhável o
internamento (com desbridamento e limpeza cirúrgica se indicado) e administração
parentérica de por exemplo, Piperaciclina/Tazobactam ou dos Carbapenemes. Mais
recentemente surgiu o Ertapenem, com vantagem de administração única diária.[35, 73]
Se a úlcera tiver um aspeto grangrenoso, com cheiro fétido talvez seja adequada
a junção de um antibiótico que cubra anaeróbios como o Metronidazol ou Clindamicina.
[12] Não se pode esquecer o aumento da incidência de MRSA e se tal for o caso, tratar
com Vancomicina ou Linezolido. [35, 73]
O tratamento definitivo deve ser baseado nos resultados da cultura e na resposta
ao tratamento empírico. A duração do tratamento não está estabelecida e este deve ser
administrado até existir evidência de resolução da infeção e não necessariamente até a
ulceração estar completamente cicatrizada.[29, 46]
As infeções ligeiras normalmente
requerem cerca de 7 a 10 dias de terapêutica, enquanto infeções moderadas a graves
podem necessitar de 3 semanas de tratamento. [60]
Infeções acompanhadas por abcessos profundos, envolvimento do osso ou
articulação, crepitações subcutâneas, necrose substancial, gangrena ou fasceíte

25
necrotizante necessitam rapidamente de cirurgia, com incisão, drenagem e
desbridamento que pode incluir abertura parcial do pé ou amputações digitais e
metatarsianas.[12]
A drenagem da região infetada é fundamental e constitui nos casos evoluídos
uma verdadeira urgência. Esta consegue-se com incisões dorsais e plantares, feitas
longitudinalmente e evitando cuidadosamente as zonas de apoio do pé, como a área
plantar do calcanhar, a parte lateral externa da planta do pé e as cabeças dos metatarsos,
embora possa passar entre estas.[74]
O objetivo é a drenagem de todas as locas de pús eventualmente existentes,
entrando nas locas aponevróticas do pé e nas bainhas tendinosas por onde a infeção
progride, bem como a limpeza cirúrgica com remoção do tecido necrótico.[16, 75]
Se todo o osso infetado for removido, um curso antibiótico de 2-4 semanas
poderá ser suficiente, até mesmo por via oral (por exemplo Quinolona e Clindamicina).
Se não, o tratamento deverá estender-se pelo menos 6 semanas, contudo pode-se
prolongar por mais de 3 meses até resolução do caso.[12]
A gravidade e a extensão da infeção, em particular da osteomielite, vai
determinar a extensão da cirurgia de amputação, sendo esta utilizada como último
recurso e devendo ser o mais conservadora possível. A salvação do membro, depois de
uma amputação minor, é de 89.8% após um ano e de 82.3% após 5 anos [76]
Numa situação de isquemia, deve-se realizar o desbridamento primeiro e
revascularização com um atraso de 2-5 dias. [73, 77]
Nas infeções ligeiras, o suprimento sanguíneo ao local da ulceração deve ser
otimizado antes de um desbridamento cirúrgico, de modo a que não seja removido
desnecessariamente tecido potencialmente viável. [73, 77]

26
5.2. Revascularização
A aterosclerose do diabético é relativamente diferente, com atingimento
preferencial das artérias infrapoplíteas poupando as artérias do pé, obrigando assim a
abordagens diferentes de reconstrução arterial e desafios especiais para o cirurgião.
A escolha entre bypass ou angioplastia endovascular torna-se difícil, não
havendo estudos que mostrem claramente uma vantagem de uma em relação à outra
como primeira linha de tratamento.[78]
A escolha deve ser individualizada, com base nas comorbilidades do doente, na
extensão da estenose e nas artérias comprometidas.
Um objetivo importante de qualquer método de revascularização é conseguir
pelo menos uma artéria infrapoplítea viável para o pé, preferivelmente a artéria que
nutre a região ulcerada. [80, 81]
A terapêutica endovascular tem ganho aceitação como primeira escolha para
melhorar a cicatrização das úlceras e salvação do membro. Apresenta uma maior taxa de
sucesso em artérias proximais, lesões unisegmentares e estenoses curtas. [79]
A morbilidade de um bypass pode ser significativa, readmissão no hospital,
reoperação, recuperação lenta da cicatrização da úlcera e o tempo gasto na reabilitação
tem de ser posto em conta na análise risco-benefício. Na verdade, o outcome ideal
(doente com um enxerto patente, com uma úlcera cicatrizada e sem necessidade de mais
medidas de intervenção) só foi obtido em 14%-22% dos doentes com um follow-up de
42 meses. [12]
Embora as taxas de patência dos enxertos sejam comparáveis entre diabéticos e
não-diabéticos[82]
, as intervenções endovasculares podem estar associadas a uma
patência menor nos diabéticos (53% vs 71% aos 12 meses, 49 vs 58% aos 18 meses)

27
devido a uma prevalência maior da apresentação como isquemia crítica do membro
inferior. [83]
O estudo que melhor comparou estas duas técnicas foi o estudo BASIL, onde se
demonstrou uma morbilidade perioperatória maior com o bypass vascular e também de
todas as causas de mortalidade nos 6 meses seguintes. A sobrevivência sem amputação
foi igual em ambos os grupos. Dois anos após a intervenção, o bypass mostra um risco
menor de amputação futura, morte ou ambos. Sendo assim, concluíram que, embora os
resultados na mortalidade e na sobrevivência sem amputação a médio prazo fossem
semelhantes com ambas as técnicas, a angioplastia deveria ser reservada para doentes
com comorbilidades significativas e com uma expectativa de vida inferior a 1 a 2 anos.
Mais ainda, os resultados a longo prazo favorecem a utilização do bypass se o paciente
tiver uma “boa veia” e se for um paciente relativamente saudável. [84]
Estudos mais
recentes evidenciam que após 2 anos de uma angioplastia tibial 28% dos doentes vão
necessitar de nova intervenção e cerca de 15% dos doentes vão ser submetidos a um
bypass cirúrgico com lesões que predizem uma alta taxa de insucesso. [85]
5.3. Intervenções não invasivas para otimização da perfusão
Prostaglandinas
O uso de prostaglandinas é controverso, em algumas sociedades é defendido
enquanto noutras não. Existe alguma evidência que a sua utilização melhora a
claudicação, a capacidade de deambular e a qualidade de vida, melhorando a dor e
reduzindo a amputação em 50% dos doentes com isquemia crítica do membro inferior
que não podem ser revascularizados.[86]
As prostaglandinas são administradas intra-
arterialmente ou de forma intravenosa por 3-4 ou 7-28 dias respetivamente.[87]

28
Urokinase em baixa dose
A hiperfibrinogemia que resulta em um aumento da viscosidade plasmática e
uma agregação plaquetária foi demonstrado em pacientes com DAOP, com esta base,
foi estudado o uso de urokinase em doses baixas de forma a melhorar a microcirculação
do pé diabético que mostrou alguma eficácia, podendo ser considerada uma hipótese
terapêutica nos doentes diabéticos que não preenchem os critérios para
revascularização.[88]
Transplante de medula óssea autólogo
Um número relativamente grande de estudos em cobaias, ratos e animais de
grande porte demonstraram a viabilidade e eficácia deste método terapêutico em
restaurar o fluxo sanguíneo num membro com isquemia crítica.[87]
Estes evidenciaram o
aumento de células percussoras endoteliais em resposta à isquemia e que estas podem
ser incorporadas em capilares e artérias intersticiais, exercendo uma ação parácrina pela
secreção de citocinas e fatores de crescimento vasculares.[89]
Também foram executados diversos estudos, em seres humanos com injeções
intramusculares de células mononucleares derivadas da medula óssea, nomeadamente
no gastrocnémio com um padrão simétrico de injeções distalmente à oclusão.[89]
Embora, esses estudos reportem uma melhoria no ITB, na TcPO2, uma redução da dor e
da necessidade de amputação, todos têm os seus vieses, sendo necessário um estudo
grande, randomizado, duplamente cego, controlado com placebo para realmente
comprovar definitivamente o seu benefício e esclarecer as dúvidas que persistem quanto
às células utilizadas, ao método de recolha, à dosagem, à administração, etc.[89]
Posto isso, esta terapêutica dá-nos uma esperança realista futura para uma diminuição
substancial na morbimortalidade dos doentes com isquemia crítica e com múltiplas
comorbilidades.

29
5.4. Tratamento da úlcera crónica não infetada
Qualquer que seja a causa primária, um andar continuado num pé insensível
impede a cicatrização, logo em qualquer tratamento de uma úlcera crónica com
neuropatia é fundamental restringir o peso sobre o pé, mesmo na presença de
isquemia.[34]
Para este efeito recorre-se ao calçado ortopédico, às palmilhas difusoras de
pressão, ao gesso de marcha de contacto total que redistribuem a carga evitando que
esta seja excessiva na zona da úlcera. [13, 35]
Estudos comprovaram que se obtém um
melhor sucesso terapêutico com o último, no entanto tem como contraindicações a
presença de infeção ativa e doença vascular significativa. É considerado o gold-
standard do tratamento de úlceras neuropáticas pelo simples facto de ser de difícil
remoção, obrigando o paciente ao cumprimento terapêutico.[13, 35]
É essencial manter a úlcera aberta colocando pensos regulares (mini-pensos).
Uma limpeza diária com solução salina ou antisséptica tem melhores resultados do que
um penso isolado.[13, 35]
Existem atualmente uma vasta qualidade de pensos e materiais
que ajudam a promover a remoção do exsudado e uma melhor cicatrização.[35]
A úlcera plantar deve ser examinada frequentemente para ser avaliada a
necessidade de desbridamento, bem como a procura de calosidades que são lesões em
risco de ulcerar e proceder ao seu desbaste.[13, 35]
Estudos compararam o uso de desbridamento cirúrgico, excisão cirúrgica, o uso
de oxigénio hiperbárico, terapêutica com pressão negativa, enxertos de pele, não se
evidenciando nenhuma superioridade de alguma.[90]
Em relação à terapêutica com pressão negativa é usada para acelerar o processo
de cicatrização, tendo como pré-requisito uma ótima perfusão sanguínea, não
substituindo o desbridamento cirúrgico e medidas para melhorar a circulação sanguínea.
Quando esta é iniciada não pode existir uma infeção significativa ou grangrena.[91]

30
A cirurgia eletiva deve ser agendada para corrigir deformidades estruturais que
não são passíveis de ser corrigidas pelo uso de medidas conservadoras. Procedimentos
comuns incluem reparo dos joanetes, osteotomias metatarsianas, exostectomias
plantares, alongamento do tendão de Aquiles. Estas técnicas parecem contribuir para um
encurtamento do tempo de cicatrização, bem como para a redução de recorrência de
novas úlceras.[92-94]
Os enxertos de pele parciais para as áreas de suporte de peso plantares ulceradas
normalmente são uma opção pobre devido às más condições do local e à pouca
durabilidade da cobertura pela pele. Os retalhos aleatórios de pele têm um uso marginal,
pois impedem uma mobilização livre do local de ulceração crónica.[35]
Como alternativa,
foram utilizados os retalhos musculares pediculados, no entanto a viabilidade do retalho
continua a ser um problema posto nestes doentes.[35]
As úlceras no calcanhar são relativamente comuns e esta área de carga necessita
de uma cobertura epitelial duradoura e que suporte o peso corporal. O retalho sural
reverso pode ser uma boa escolha, as técnicas e os detalhes do procedimento já foram
descritas em muitos estudos e as úlceras no tornozelo e calcanhar foram adequadamente
recobertas.[35]
5.5. Pé de Charcot
O tratamento desta subcategoria de pé neuropático destina-se a parar o ciclo
vicioso de destruição estrutural e a resolver processos inflamatórios, de forma a prevenir
a sua extensão.[95]
Imobilização e diminuição da carga de peso sobre o membro afetado fazem parte
da terapêutica inicial. O doente deve utilizar de preferência, o gesso de contacto total,
sendo trocado inicialmente de 3 em 3 dias e posteriormente todas as semanas até à
resolução do edema e quando a diferença de temperatura entre os membros for menor

31
que 2ºC. A evidência de resolução à radiografia ou ressonância leva-nos a passar para a
fase de deambulação. Nesta transição são prescritas botas ortopédicas ou palmilhas para
evitar a recorrência de úlceras e deformidades.[96]
O tratamento com drogas antirreabsortivas (bifosfonato, calcitonina) já foi
proposto, devido ao excessivo turnover ósseo que ocorre nesta doença, não havendo
evidências claras para a sua recomendação na fase ativa do Pé de Charcot.[96-99]
A cirurgia de alongamento do tendão de Aquiles é usada para impedir o
desenvolvimento da deformação tratando o equinismo do pé e as forças destrutivas que
daí advém.[41, 100]
Na fase crónica desta patologia procede-se com os tratamentos previamente
descritos para um pé neuropático, vigilância e prevenção de úlceras crónicas, com uso
de calçado ortopédico ou palmilhas de forma a ocorrer a redistribuição de cargas,
tratamento das úlceras e cirurgia eletiva para as deformações.[100]
Importa salientar que no tratamento do Pé de Charcot, tem de se ter em conta a
necessidade de mais de 3 meses para ocorrer consolidação de fraturas bem como a
existência de um maior risco de infeção, osteomielite, mau alinhamento e ocorrência de
desequilíbrios biomecânicos no pé.[100]
5.6. Amputação
O pior outcome para um pé diabético é a amputação. As indicações para esta
normalmente são múltiplas e as mais citadas são a gangrena e infeção, ocorrendo com
frequência de forma simultânea.[76]
Existe alguma controvérsia em relação ao benefício de uma amputação minor
primária versus uma amputação major primária.[6]
As vantagens de uma amputação
major primária são uma taxa de reamputação menor e de um tempo de cura menor.[6]
Todavia, um estudo prospetivo concluiu que uma amputação major tinha uma taxa de

32
mortalidade maior, com um número idêntico de novas amputações independentemente
do nível a que for feita e um aumento da incidência de amputações contralaterais com
um potencial menor para a reabilitação do que os pacientes com amputações minor. [6]
Os cirurgiões devem fazer o possível para preservar a articulação fémoro-tibial
devido ao seu significado funcional na reabilitação, com 34% a 62% de ambulação pós-
operatória com amputações abaixo do joelho versus 9 a 23% com amputações acima
deste. [12]
Amputações acima do joelho são reservadas para doentes debilitados com
perda tecidual grave e sem nenhuma capacidade de caminhar.[101]
6. Conclusões
A incidência da Diabetes está a aumentar e o pé diabético continua a ser um
desafio crescente para os prestadores de cuidados de saúde, dado que a maioria dos
doentes recorre em fase tardia. Impreterivelmente, é necessário uma abordagem
multidisciplinar cuidadosa e rígida, desde os membros da família aos cirurgiões
vasculares, para que o pé diabético seja diagnosticado o mais precoce e tratado o mais
adequadamente possível para evitar o recurso à amputação. Importa salientar a crescente
prevalência do pé neuroisquémico e a necessidade de diagnóstico precoce de DAOP,
uma correta avaliação e tratamento de uma úlcera, pois uma úlcera num pé somente
neuropático terá um melhor prognóstico sendo na maioria das vezes a amputação
desnecessária, já o mesmo não se pode dizer relativamente ao pé isquémico em que o
prognóstico tende a ser mais sombrio, no entanto esta pode ser evitada.
Quanto às técnicas e medidas a tomar em relação à revascularização arterial
serão necessários mais estudos de modo a concluir qual o melhor método e em que
situações se aplicam, bem como quais as medidas farmacológicas adequadas quando as
intervenções não são possíveis.

33
AGRADECIMENTOS
Ao Professor Doutor Roncon de Albuquerque agradeço a sua dedicada
orientação, empenho e disponibilidade para realização desta monografia.
A José António Sousa e Maria Teresa Silva agradeço toda a ajuda e apoio.
A Manuel António Costa Campos pela ajuda na pesquisa e revisão da
monografia.

34
BIBLIOGRAFIA
1. Lam, D.W. and D. LeRoith, The worldwide diabetes epidemic. Curr Opin
Endocrinol Diabetes Obes, 2012. 19(2): p. 93-6.
2. Hu, F.B., Globalization of diabetes: the role of diet, lifestyle, and genes.
Diabetes Care, 2011. 34(6): p. 1249-57.
3. Zhang, P., et al., Global healthcare expenditure on diabetes for 2010 and 2030.
Diabetes Res Clin Pract, 2010. 87(3): p. 293-301.
4. Al-Qaisi, M., et al., Ankle brachial pressure index (ABPI): An update for
practitioners. Vasc Health Risk Manag, 2009. 5: p. 833-41.
5. Boulton, A.J., et al., The global burden of diabetic foot disease. Lancet, 2005.
366(9498): p. 1719-24.
6. Apelqvist, J., Diagnostics and treatment of the diabetic foot. Endocrine, 2012.
41(3): p. 384-97.
7. Lipsky, B.A., et al., Diagnosis and treatment of diabetic foot infections. Clin
Infect Dis, 2004. 39(7): p. 885-910.
8. Apelqvist, J. and J. Larsson, What is the most effective way to reduce incidence
of amputation in the diabetic foot? Diabetes Metab Res Rev, 2000. 16 Suppl 1:
p. S75-83.
9. Bakker, K., et al., Practical guidelines on the management and prevention of the
diabetic foot 2011. Diabetes Metab Res Rev, 2012. 28 Suppl 1: p. 225-31.
10. Prompers, L., et al., High prevalence of ischaemia, infection and serious
comorbidity in patients with diabetic foot disease in Europe. Baseline results
from the Eurodiale study. Diabetologia, 2007. 50(1): p. 18-25.

35
11. Korzon-Burakowska, A. and P. Dziemidok, Diabetic foot - the need for
comprehensive multidisciplinary approach. Ann Agric Environ Med, 2011.
18(2): p. 314-7.
12. Kalish, J. and A. Hamdan, Management of diabetic foot problems. J Vasc Surg,
2010. 51(2): p. 476-86.
13. Rathur, H.M. and A.J. Boulton, The diabetic foot. Clin Dermatol, 2007. 25(1): p.
109-20.
14. Unwin, N., The diabetic foot in the developing world. Diabetes Metab Res Rev,
2008. 24 Suppl 1: p. S31-3.
15. Diabetologia, S.P.d., Diabetes: Factos e Números 2011 - Relatório Anual do
Observatório Nacional da Diabetes. 2011.
16. Edwards, J. and S. Stapley, Debridement of diabetic foot ulcers. Cochrane
Database Syst Rev, 2010(1): p. CD003556.
17. Schaper, N.C., M.H. Nabuurs-Franssen, and M.S. Huijberts, Peripheral vascular
disease and type 2 diabetes mellitus. Diabetes Metab Res Rev, 2000. 16 Suppl
1: p. S11-5.
18. Schaper, N.C., M. Huijberts, and K. Pickwell, Neurovascular control and
neurogenic inflammation in diabetes. Diabetes Metab Res Rev, 2008. 24 Suppl
1: p. S40-4.
19. Jeffcoate, W., Vascular calcification and osteolysis in diabetic neuropathy-is
RANK-L the missing link? Diabetologia, 2004. 47(9): p. 1488-92.
20. Singh, D.K., et al., The foot in type 2 diabetes: is there a link between vascular
calcification and bone mineral density? Diabetes Res Clin Pract, 2011. 94(3): p.
410-6.
21. Serra, L., Pé Diabético - Manual para a prevenção da Catástrofe. 2008. 172.

36
22. Roglic, G. and N. Unwin, Mortality attributable to diabetes: estimates for the
year 2010. Diabetes Res Clin Pract, 2010. 87(1): p. 15-9.
23. Wrobel, J.S. and B. Najafi, Diabetic foot biomechanics and gait dysfunction. J
Diabetes Sci Technol, 2010. 4(4): p. 833-45.
24. Jeffcoate, W.J., Abnormalities of vasomotor regulation in the pathogenesis of
the acute charcot foot of diabetes mellitus. Int J Low Extrem Wounds, 2005.
4(3): p. 133-7.
25. Apelqvist, J., et al., Practical guidelines on the management and prevention of
the diabetic foot: based upon the International Consensus on the Diabetic Foot
(2007) Prepared by the International Working Group on the Diabetic Foot.
Diabetes Metab Res Rev, 2008. 24 Suppl 1: p. S181-7.
26. Boulton, A.J., The diabetic foot: from art to science. The 18th Camillo Golgi
lecture. Diabetologia, 2004. 47(8): p. 1343-53.
27. Wild, S., et al., Global prevalence of diabetes: estimates for the year 2000 and
projections for 2030. Diabetes Care, 2004. 27(5): p. 1047-53.
28. Edmonds, M.E., V.C. Roberts, and P.J. Watkins, Blood flow in the diabetic
neuropathic foot. Diabetologia, 1982. 22(1): p. 9-15.
29. Lepantalo, M., et al., Chapter V: Diabetic foot. Eur J Vasc Endovasc Surg, 2011.
42 Suppl 2: p. S60-74.
30. Simoneau, G.G., et al., Postural instability in patients with diabetic sensory
neuropathy. Diabetes Care, 1994. 17(12): p. 1411-21.
31. Katoulis, E.C., et al., Postural instability in diabetic neuropathic patients at risk
of foot ulceration. Diabet Med, 1997. 14(4): p. 296-300.
32. Brach, J.S., et al., Diabetes mellitus and gait dysfunction: possible explanatory
factors. Phys Ther, 2008. 88(11): p. 1365-74.

37
33. Tesfaye, S., et al., Diabetic neuropathies: update on definitions, diagnostic
criteria, estimation of severity, and treatments. Diabetes Care, 2010. 33(10): p.
2285-93.
34. Jeffcoate, W.J. and K.G. Harding, Diabetic foot ulcers. Lancet, 2003.
361(9368): p. 1545-51.
35. Leung, P.C., Diabetic foot ulcers--a comprehensive review. Surgeon, 2007. 5(4):
p. 219-31.
36. Eldor, R., et al., New and experimental approaches to treatment of diabetic foot
ulcers: a comprehensive review of emerging treatment strategies. Diabet Med,
2004. 21(11): p. 1161-73.
37. Singh, N., D.G. Armstrong, and B.A. Lipsky, Preventing foot ulcers in patients
with diabetes. JAMA, 2005. 293(2): p. 217-28.
38. Chantelau, E., About the role of neuropathy on fracture healing in charcot
neuro-osteoarthropathy. J Musculoskelet Neuronal Interact, 2010. 10(2): p. 188;
author reply 189-90.
39. Mabilleau, G. and M.E. Edmonds, Role of neuropathy on fracture healing in
Charcot neuro-osteoarthropathy. J Musculoskelet Neuronal Interact, 2010.
10(1): p. 84-91.
40. Petrova, N.L. and M.E. Edmonds, Charcot neuro-osteoarthropathy-current
standards. Diabetes Metab Res Rev, 2008. 24 Suppl 1: p. S58-61.
41. Jeffcoate, W.J., Charcot neuro-osteoarthropathy. Diabetes Metab Res Rev,
2008. 24 Suppl 1: p. S62-5.
42. Rogers, L.C., et al., The Charcot foot in diabetes. J Am Podiatr Med Assoc,
2011. 101(5): p. 437-46.

38
43. Jude, E.B., et al., Peripheral arterial disease in diabetic and nondiabetic
patients: a comparison of severity and outcome. Diabetes Care, 2001. 24(8): p.
1433-7.
44. Graziani, L., et al., Vascular involvement in diabetic subjects with ischemic foot
ulcer: a new morphologic categorization of disease severity. Eur J Vasc
Endovasc Surg, 2007. 33(4): p. 453-60.
45. De Vivo, S., et al., Risk factors for poor collateral development in claudication.
Vasc Endovascular Surg, 2005. 39(6): p. 519-24.
46. Schaper, N.C., et al., Diagnosis and treatment of peripheral arterial disease in
diabetic patients with a foot ulcer. A progress report of the International
Working Group on the Diabetic Foot. Diabetes Metab Res Rev, 2012. 28 Suppl
1: p. 218-24.
47. Norgren, L., et al., Inter-Society Consensus for the Management of Peripheral
Arterial Disease (TASC II). J Vasc Surg, 2007. 45 Suppl S: p. S5-67.
48. O'Hare, A.M., et al., Mortality and cardiovascular risk across the ankle-arm
index spectrum: results from the Cardiovascular Health Study. Circulation,
2006. 113(3): p. 388-93.
49. Aboyans, V., et al., The association between elevated ankle systolic pressures
and peripheral occlusive arterial disease in diabetic and nondiabetic subjects. J
Vasc Surg, 2008. 48(5): p. 1197-203.
50. Kalani, M., et al., Transcutaneous oxygen tension and toe blood pressure as
predictors for outcome of diabetic foot ulcers. Diabetes Care, 1999. 22(1): p.
147-51.

39
51. Sheehan, P., et al., Percent change in wound area of diabetic foot ulcers over a
4-week period is a robust predictor of complete healing in a 12-week
prospective trial. Plast Reconstr Surg, 2006. 117(7 Suppl): p. 239S-244S.
52. Warriner, R.A., R.J. Snyder, and M.H. Cardinal, Differentiating diabetic foot
ulcers that are unlikely to heal by 12 weeks following achieving 50% percent
area reduction at 4 weeks. Int Wound J, 2011. 8(6): p. 632-7.
53. Collins, R., et al., Duplex ultrasonography, magnetic resonance angiography,
and computed tomography angiography for diagnosis and assessment of
symptomatic, lower limb peripheral arterial disease: systematic review. BMJ,
2007. 334(7606): p. 1257.
54. Leiner, T. and W. Kucharczyk, NSF prevention in clinical practice: summary of
recommendations and guidelines in the United States, Canada, and Europe. J
Magn Reson Imaging, 2009. 30(6): p. 1357-63.
55. Pomposelli, F., Arterial imaging in patients with lower extremity ischemia and
diabetes mellitus. J Vasc Surg, 2010. 52(3 Suppl): p. 81S-91S.
56. Coyle, L.C., et al., Acetylcysteine In Diabetes (AID): a randomized study of
acetylcysteine for the prevention of contrast nephropathy in diabetics. Am Heart
J, 2006. 151(5): p. 1032 e9-12.
57. Gershater, M.A., et al., Complexity of factors related to outcome of neuropathic
and neuroischaemic/ischaemic diabetic foot ulcers: a cohort study.
Diabetologia, 2009. 52(3): p. 398-407.
58. Lipsky, B.A., et al., Diagnosing and treating diabetic foot infections. Diabetes
Metab Res Rev, 2004. 20 Suppl 1: p. S56-64.
59. Lavery, L.A., et al., Risk factors for foot infections in individuals with diabetes.
Diabetes Care, 2006. 29(6): p. 1288-93.

40
60. Hobizal, K.B. and D.K. Wukich, Diabetic foot infections: current concept
review. Diabet Foot Ankle, 2012. 3.
61. Lipsky, B.A., d. International consensus group on, and f. treating the infected
diabetic, A report from the international consensus on diagnosing and treating
the infected diabetic foot. Diabetes Metab Res Rev, 2004. 20 Suppl 1: p. S68-
77.
62. Wagner, F.W., Jr., The dysvascular foot: a system for diagnosis and treatment.
Foot Ankle, 1981. 2(2): p. 64-122.
63. Oyibo, S.O., et al., A comparison of two diabetic foot ulcer classification
systems: the Wagner and the University of Texas wound classification systems.
Diabetes Care, 2001. 24(1): p. 84-8.
64. Lavery, L.A., et al., Validation of the Infectious Diseases Society of America's
diabetic foot infection classification system. Clin Infect Dis, 2007. 44(4): p. 562-
5.
65. Berendt, A.R., et al., Diabetic foot osteomyelitis: a progress report on diagnosis
and a systematic review of treatment. Diabetes Metab Res Rev, 2008. 24 Suppl
1: p. S145-61.
66. Schwegler, B., et al., Unsuspected osteomyelitis is frequent in persistent diabetic
foot ulcer and better diagnosed by MRI than by 18F-FDG PET or 99mTc-
MOAB. J Intern Med, 2008. 263(1): p. 99-106.
67. Butalia, S., et al., Does this patient with diabetes have osteomyelitis of the lower
extremity? JAMA, 2008. 299(7): p. 806-13.
68. Fleischer, A.E., et al., Post-treatment leukocytosis predicts an unfavorable
clinical response in patients with moderate to severe diabetic foot infections. J
Foot Ankle Surg, 2011. 50(5): p. 541-6.

41
69. Powlson, A.S. and A.P. Coll, The treatment of diabetic foot infections. J
Antimicrob Chemother, 2010. 65 Suppl 3: p. iii3-9.
70. Eleftheriadou, I., et al., Methicillin-resistant Staphylococcus aureus in diabetic
foot infections. Drugs, 2010. 70(14): p. 1785-97.
71. Young, M.J., et al., Improved survival of diabetic foot ulcer patients 1995-2008:
possible impact of aggressive cardiovascular risk management. Diabetes Care,
2008. 31(11): p. 2143-7.
72. Tesfaye, S. and D. Selvarajah, Advances in the epidemiology, pathogenesis and
management of diabetic peripheral neuropathy. Diabetes Metab Res Rev, 2012.
28 Suppl 1: p. 8-14.
73. Lipsky, B.A., et al., Ertapenem versus piperacillin/tazobactam for diabetic foot
infections (SIDESTEP): prospective, randomised, controlled, double-blinded,
multicentre trial. Lancet, 2005. 366(9498): p. 1695-703.
74. Faglia, E., et al., The role of early surgical debridement and revascularization in
patients with diabetes and deep foot space abscess: retrospective review of 106
patients with diabetes. J Foot Ankle Surg, 2006. 45(4): p. 220-6.
75. Lebrun, E., M. Tomic-Canic, and R.S. Kirsner, The role of surgical debridement
in healing of diabetic foot ulcers. Wound Repair Regen, 2010. 18(5): p. 433-8.
76. Sheahan, M.G., et al., Lower extremity minor amputations: the roles of diabetes
mellitus and timing of revascularization. J Vasc Surg, 2005. 42(3): p. 476-80.
77. Lipsky, B.A., et al., Skin and soft tissue infections in hospitalised patients with
diabetes: culture isolates and risk factors associated with mortality, length of
stay and cost. Diabetologia, 2010. 53(5): p. 914-23.

42
78. Ihnat, D.M. and J.L. Mills, Sr., Current assessment of endovascular therapy for
infrainguinal arterial occlusive disease in patients with diabetes. J Am Podiatr
Med Assoc, 2010. 100(5): p. 424-8.
79. Pedrajas, F.G., D.E. Cafasso, and P.A. Schneider, Endovascular therapy: is it
effective in the diabetic limb? Semin Vasc Surg, 2012. 25(2): p. 93-101.
80. Conte, M.S., Diabetic revascularization: endovascular versus open bypass--do
we have the answer? Semin Vasc Surg, 2012. 25(2): p. 108-14.
81. Gu, Y.Q., Vascular surgery and diabetic foot revascularization. Chin Med J
(Engl), 2010. 123(15): p. 2116-9.
82. Pomposelli, F.B., et al., A decade of experience with dorsalis pedis artery
bypass: analysis of outcome in more than 1000 cases. J Vasc Surg, 2003. 37(2):
p. 307-15.
83. DeRubertis, B.G., et al., Reduced primary patency rate in diabetic patients after
percutaneous intervention results from more frequent presentation with limb-
threatening ischemia. J Vasc Surg, 2008. 47(1): p. 101-8.
84. Adam, D.J., et al., Bypass versus angioplasty in severe ischaemia of the leg
(BASIL): multicentre, randomised controlled trial. Lancet, 2005. 366(9501): p.
1925-34.
85. Giles, K.A., et al., Infrapopliteal angioplasty for critical limb ischemia: relation
of TransAtlantic InterSociety Consensus class to outcome in 176 limbs. J Vasc
Surg, 2008. 48(1): p. 128-36.
86. Lawall, H., et al., Long-term outcomes after medical and interventional therapy
of critical limb ischemia. Eur J Intern Med, 2009. 20(6): p. 616-21.

43
87. Weck, M., et al., Noninvasive management of the diabetic foot with critical limb
ischemia: current options and future perspectives. Ther Adv Endocrinol Metab,
2011. 2(6): p. 247-55.
88. Weck, M., et al., Intermittent intravenous urokinase for critical limb ischemia in
diabetic foot ulceration. Thromb Haemost, 2008. 100(3): p. 475-82.
89. Lawall, H., P. Bramlage, and B. Amann, Stem cell and progenitor cell therapy
in peripheral artery disease. A critical appraisal. Thromb Haemost, 2010.
103(4): p. 696-709.
90. Hinchliffe, R.J., et al., A systematic review of the effectiveness of interventions to
enhance the healing of chronic ulcers of the foot in diabetes. Diabetes Metab
Res Rev, 2008. 24 Suppl 1: p. S119-44.
91. Blume, P.A., et al., Comparison of negative pressure wound therapy using
vacuum-assisted closure with advanced moist wound therapy in the treatment of
diabetic foot ulcers: a multicenter randomized controlled trial. Diabetes Care,
2008. 31(4): p. 631-6.
92. Randon, C., et al., Outcome of arterial reconstruction and free-flap coverage in
diabetic foot ulcers: long-term results. World J Surg, 2010. 34(1): p. 177-84.
93. Mueller, M.J., et al., Effect of Achilles tendon lengthening on neuropathic
plantar ulcers. A randomized clinical trial. J Bone Joint Surg Am, 2003. 85-
A(8): p. 1436-45.
94. Salsich, G.B., et al., Effect of Achilles tendon lengthening on ankle muscle
performance in people with diabetes mellitus and a neuropathic plantar ulcer.
Phys Ther, 2005. 85(1): p. 34-43.
95. Thompson, P., et al., Diabetic foot: Charcot neuropathic osteoarthropathy. Adv
Skin Wound Care, 2009. 22(2): p. 72-3.

44
96. Stiegler, H., [Charcot foot in diabetes]. MMW Fortschr Med, 2010. 152(25-27):
p. 47-9.
97. Pitocco, D., et al., Six-month treatment with alendronate in acute Charcot
neuroarthropathy: a randomized controlled trial. Diabetes Care, 2005. 28(5): p.
1214-5.
98. Hofbauer, L.C., C. Hamann, and P.R. Ebeling, Approach to the patient with
secondary osteoporosis. Eur J Endocrinol, 2010. 162(6): p. 1009-20.
99. Bem, R., et al., Intranasal calcitonin in the treatment of acute Charcot
neuroosteoarthropathy: a randomized controlled trial. Diabetes Care, 2006.
29(6): p. 1392-4.
100. Molines, L., P. Darmon, and D. Raccah, Charcot's foot: newest findings on its
pathophysiology, diagnosis and treatment. Diabetes Metab, 2010. 36(4): p. 251-
5.
101. Abou-Zamzam, A.M., Jr., et al., A prospective analysis of critical limb ischemia:
factors leading to major primary amputation versus revascularization. Ann
Vasc Surg, 2007. 21(4): p. 458-63.

ANEXOS
SPCCTV . NORMAS DE PUBLICAÇÃO DE TRABALHOS
A Revista da SPCCTV destina-se à publicação de artigos originais nos campos da Cirurgia Cardiotorácica e Vascular. Os manuscritos serão revistos pelos Editores e por revisores externos, e a sua aceitação dependerá do seu interesse, originalidade e validade científicas. A língua oficial da revista ‘e o Português, mas a submissão de Artigos Originais, Artigos de Revisão, Casos Clínicos e Imagens em Cirurgia integralmente em língua Inglesa ‘e fortemente recomendada. Caso desejem, os autores podem enviar uma versão em Inglês (para indexação) e outra em Português, para a revista impressa. E obrigatória a submissão dos resumos em Inglês. ARTIGOS
São aceites submissões nas seguintes categorias:
A contagem de palavras deve incluir resumo e bibliografia, excluindo legendas e tabelas. A cada edição, uma imagem seleccionada figura na capa da revista impressa. Os editoriais apenas podem ser submetido mediante convite do corpo editorial. As Cartas ao Editor, Imagens em Cirurgia e Editoriais dispensam o envio de Resumo. FORMATACAO A submissão devera ser feita integralmente em formato electrónico. Os ficheiros de texto devem ser submetidos em formato Word, com paginas numeradas no canto inferior direito, tipo de letra Times New Roman, tamanho 12, duplo espaço e justificados. As imagens devem ser submetidas em ficheiros individuais, em formato .tiff, com uma definição mínima de 300dpi. ELEMENTOS OBRIGATORIOS A. CARTA DE SUBMISSAO Os manuscritos devem ser acompanhados de uma Carta de Submissão que terá de incluir: - a declaração de originalidade, - a concordância de todos os autores com o teor do artigo e aprovação da versão final, - a transferência da propriedade intelectual para a Revista e, - a declaração da presença ou ausência de conflitos de interesse. Se existentes, os Autores devem revelar as relações comerciais com tecnologias em estudo, as fontes de financiamento, a sua filiação Institucional ou Corporativa, incluindo consultadorias. Nota: Os Autores poderão ser responsabilizados por falsas declarações. B. PAGINA DE TITULO Esta deve incluir o Título sem abreviações e em Maiúsculas; o nome e apelido dos autores e o(s) nome(s) e local(ais) da Instituição(ões) de afiliação de cada autor. O nome, endereço, telefone e email do autor correspondente, deve ser inscrito no fundo da página de título. No caso do manuscrito ter sido apresentado nalguma Reunião, esta deve ser discriminada juntamente com a data de apresentação. A contagem total de palavras do artigo (incluindo os resumos, mas excluindo tabelas, figures e referências) deve ser referida. C. RESUMO (ABSTRACT)
O Resumo, por ser a secção mais lida de todos os artigos, é fundamental. Deve ser factual, sem abreviações (excepto unidades do SI). Deve incluir o Titulo e Autores, e ser estruturado em Objectivos – problema em estudo ou objectivo do estudo, Métodos, explicando como o estudo foi realizado, Resultados, revelando os dados encontrados e sua importância e Conclusão, revelando a conclusão do estudo. O limite máximo de palavras no resumo é 250. D. TEXTO O texto deve ser organizado nos seguintes elementos: Introdução: deve revelar o objectivo da investigação e fazer uma revisão bibliográfica curta do estado da arte em relação ao problema em estudo. Material e Métodos: estes devem ser descritos em detalhe com a informação adequada sobre Estudos Humanos ou Animais como atrás referido. O uso de abreviações deve ser limitado às unidades de medida do SI ou às de uso comum. As tecnologias devem ser nomeadas através do seu nome genérico, com o seu nome comercial, nome e local do fabricante entre parêntesis. As técnicas estatísticas de analise de dados devem ser descritas em detalhe. Resultados: estes devem ser considerados a parte mais importante do artigo. Por tal, é importante que sejam descritos de forma concisa mas simultaneamente realçando os todos os resultados de forma completa, através de tabelas ou figuras, incluindo os comentários dos autores no texto. Discussão: a discussão, deve ser clara e breve, devendo incluir a interpretação da significância dos resultados e da sua relação com outros trabalhos publicados na mesma área. A importância dos resultados e as limitações metodológicas, se existirem, devem ser enunciadas. Agradecimentos: a existirem, devem ser referidos no final do texto Referências: devem ser apresentadas sequencialmente de acordo com a ordem de uso no texto e apresentadas
Tipo de artigo
Limite de palavras
No máximo de autores
No máximo de referências
No máximo de tablas e figuras
Artigo Original 5000 8 25 8
Artigo de Revisão s/ limite 8 s/ limite s/ limite
Caso Clínico 1000 5 10 4
Imagens em Cirurgia
50 4 0 2
Carta ao Editor 850 4 8 2
Editorial 1000 2 10 2

como números entre parêntesis rectos. Comunicações pessoais e dados não publicados não devem ser incluídos na lista de referências, embora possam ser referidos no texto. Nas referências todos os autores devem ser referidos e os jornais ou revistas apresentados de acordo com as abreviações usadas no Index Medicus. As referências devem ser apresentadas do seguinte modo: Revistas [1] Dinis da Gama A, Perdigão J, Ministro A, Evangelista A, Damião A, Garcia Alves A. The utilization of the “simplified technique” in the simultaneous management of independent thoracic and abdominal aortic aneurysms. A clinical report. RevPort Cir Cardiotorac V 2009;3:149 155.
Livros [2] Antunes M J. A Doença da Saúde. Lisboa: Quetzal 2001:167- 176. Vários Autores[3] Fragata J,
Martins L. Como evitar o erro em Medicina. Em: Fragata J, Martins L, autores. O Erro em Medicina. Lisboa:Almedina, 2008:313-348. Publicações Online ( O DOI é referência obrigatória e a única necessária para citações de artigos de publicações online) Publicações Online ( O DOI é referência obrigatória e a única necessária para citações de artigos de
publicações online)[4] Azevedo O, Almeida J, Nolasco T, Medeiros R, Casanova J, Bartosch C, Almeida J,
Pinho P. Massive right atrial myxoma presenting as syncope and exertional dyspnea: case
report.Cardiovascular Ultrasound doi:10.1186/1476-7120-8-23.
E. TABELAS As tabelas devem ser numeradas de acordo com a sequencia de aparecimento no texto, e enviadas num ficheiro conjunto a parte do texto, em formato Word. Devem incluir numero e cabeçalho, assim como legenda se necessária. F. CABECALHO E LEGENDAS DE FIGURAS
O cabeçalho e legendas de figuras devem ser entregues num ficheiro conjunto a parte do texto, em formato Word, mencionando o numero correspondente ao ficheiro de imagem enviado. G. FIGURAS
As figuras devem ser numeradas de acordo com a sequencia de aparecimento no texto, e enviadas em ficheiros individuais, referenciando o respectivo numero. Apenas são aceites ficheiros em formato .tiff com um mínimo de 300dpi. SUBMISSAO ELECTRONICA A submissão electrónica de manuscritos deve ser realizada para: [email protected] Apenas são consideradas validas as submissões que cumpram as regras anteriormente descritas. Após a submissão, os Editores confirmarão a boa recepção do manuscrito junto do autor correspondente. MANUSCRITOS ACEITES PARA REVISAO Os manuscritos revistos devem ser enviados convenientemente titulados – revisão1, revisão2, etc, incluindo novas figures e tabelas caso necessário. Os comentários dos editores e/ou revisores devem ser discutidos ponto a ponto numa carta anexa e as alterações propostas discutidas. As alterações devem ser visíveis utilizando a função “track changes” do Word.